Ацикловир при инфекционном мононуклеозе у детей
Инфекционный мононуклеоз
Клиника. Инкубационный период 5-14 дней, в редких случаях удлиняется до 1 мес.
Клинические проявления при инфекционном мононуклеозе очень многообразны. У 2/3 больных заболевание начинается остро, отмечается значительное повышение температуры, головная боль, слабость, мышечные и суставные боли, нарушаются сон и аппетит. Могут быть легкие ознобы, которые чередуются с повышенной потливостью. С первых дней болезни беспокоят боли в горле, которые усиливаются при глотании. Одновременно наблюдаются гиперплазия лимфатических узлов и затрудненное носовое дыхание. Наиболее ярко перечисленные симптомы становятся выражены к 4-5-му дню болезни в этот же период определяется увеличение размеров печени и селезенки, в крови появляются атипичные мононуклеары.
В ряде случаев может иметь место и подострое начало заболевания с продромальными явлениями: на фоне общего недомогания отмечаются субфебрильная температура тела, нерезко выраженные катаральные изменения со стороны верхних дыхательных путей.
У отдельных больных ведущей жалобой является боль в животе, чаще в правой подвздошной области, иногда наблюдаются тошнота и рвота, вздутие живота, задержка стула или понос.
Заболевание может развиваться и незаметно при этом первым симптомом, который заставляет больного обратиться к врачу, является увеличение лимфатических узлов.
Однако наиболее характерными для инфекционного мононуклеоза симптомами являются: лихорадка, тонзиллит, генерализованная лимсраденопатия и гепатосппеномеаалия.
Температурная реакция очень вариабельна и может сохраняться от 1-2 дней до 3 нед и дольше. У 1/3 больных в первые дни температура тела субфебрильная и отчетливо повышается до 38 С и выше только к концу первой недели заболевания. Более высокая и продолжительная лихорадка отмечается у взрослых и детей старшего возраста. У отдельных больных наблюдается двух- и трехволновая лихорадка с периодами апирексии в несколько дней. В среднем длительность лихорадки составляет 6-10 дней.
Какой-либо типичной температурной кривой при инфекционном мононуклеозе не существует. Снижается температура тела чаще литически, что совпадает с улучшением общего состояния и с уменьшением выраженности других симптомов болезни.
Температурная реакция сочетается с другими симптомами, в первую очередь - с изменениями в глотке. Небольшая гиперемия в зеве и гиперплазия миндалин наблюдаются у многих больных с первых дней болезни. Нередко эти изменения сочетаются с поражением носоглотки. Клинически это проявляется затрудненным носовым дыханием и гнусавым оттенком голоса. Одновременно отмечается значительная отечность небных миндалин, которые могут соприкасаться друг с другом. Если удастся осмотреть заднюю стенку глотки, то обнаруживают ее отек и гиперемию с явлениями гиперплазии лимфоидной ткани у части больных задняя стенка глотки может быть покрыта густой слизью.
Через 3-4 дня после начала болезни на миндалинах появляются различной величины рыхлые, творожистовидные налеты, легко снимаемые шпателем. В отдельных случаях налеты могут локализоваться на задней стенке глотки, у корня языка и даже на надгортаннике. Изменения в зеве сопровождаются лихорадкой. Длительность поражения глотки составляет 10-15 дней при своевременном и адекватном лечении ангина проходит быстрее.
У больных с удаленными миндалинами реакция лимфоидной ткани глотки проявляется в виде увеличения боковых валиков и гранул задней стенки глотки.
Температурная реакция и изменения в глотке сочетаются с развитием лимфаденопатии. Часто увеличены все лимфатические узлы, но наиболее выражено увеличение шейных лимфоузлов, особенно тех, которые располагаются по заднему краю грудино-ключично-сосцевидной мышцы они могут иметь вид цепочки или пакета. У детей младшего дошкольного возраста лимфатические узлы могут образовывать большие конгломераты диаметром до 4-6 см. У детей школьного возраста и у взрослых лимфатические узлы увеличиваются до 2-3 см, создавая «фестончатое» очертание контуров шеи. Иногда у взрослых может быть небольшое увеличение лимфатических узлов, которое остается незамеченным.
Увеличенные лимфатические узлы почти не вызывают болевых ощущений, не спаяны между собой и окружающей клетчаткой. При пальпации они «сочные», плотновато-эластичные, подвижные. Периаденит, покраснение кожи и нагноительные процессы никогда не наблюдаются. Увеличение лимфатических узлов может быть первым признаком болезни. У лиц, страдающих хроническим тонзиллитом, рано увеличиваются лимфоузлы, расположенные у угла нижней челюсти.
Одновременно могут быть увеличены и другие группы лимфатических узлов - подмышечных, кубитальных и паховых (реже - мезентериальныхили медиастинальных). При увеличении медиастинальных лимфатических узлов больных может беспокоить кашель, боли в области сердца разной интенсивности и продолжительности.
Увеличение лимфоузлов сохраняется в течение 1-2 нед, а иногда умеренная лимфаденопатия наблюдается 1,5-2 мес и более.
На З-4-ый день болезни увеличиваются печень и селезенка. Гепатомегалия сопровождается чувством тяжести в правом подреберье, слабостью, снижением аппетита, иногда тошнотой, реже рвотой. Нередко отмечаются умеренные гипербилирубинемия, повышение активности АлАТ, тимоловой пробы.
Функциональные пробы печени нормализуются к 15-20-му дню болезни, но могут оставаться измененными в течение 3-6 мес. В разгар болезни у 25% больных возникают различные кожные высыпания - эритематозные, розеолезные и др.
Своеобразные изменения отмечаются со стороны крови. В первые дни болезни наблюдаются умеренная лейкопения, нейтропения, лимфоцитоз, появляются плазматические клетки. На 4- 5-й дни болезни и позже развивается лейкоцитоз до 10-12х1, увеличивается количество лимфоцитов, моноцитов и плазматических клеток, появляются своеобразные атипичные мононуклеары, отличающиеся большим полиморфизмом по форме и структуре.
В большинстве случаев атипичные мононуклеары обнаруживают в крови в первые дни болезни, но особенно их число увеличивается в разгар болезни. Реже появление мононуклеаров может быть отмечено на 8-11-й дни болезни. Эти клетки сохраняются на протяжении нескольких недель, но постепенно их количество уменьшается.
Среди клеток «белой крови» доля мононуклеаров колеблется от 10 до 50% и выше. В отдельных случаях в разгар болезни все мононуклеары могут быть атипичными, причем их количество коррелирует с тяжестью болезни.
Инфекционный мононуклеоз у большинства больных заканчивается выздоровлением через 2-4 нед. Однако у некоторых пациентов длительно сохраняются лимфаденопатия, гепатоспленомегалия, атипичные мононуклеары в крови, что свидетельствует о затяжном, а, возможно, и хроническом течение инфекции. Для последнего характерны: персистирующие лимфаденопатия и ВЭБ-гепатит, спленомегалия, интерстициальная пневмония, гипоплазия костного мозга, иногда - увеит.
Диссеминированная (септическая) ВЭБ-инфекция встречается на фонетяжелой иммуносупрессии у больных СПИДом, при трансплантации органов и характеризуется неблагоприятными исходами.
Осложнения инфекционного мононуклеоза, протекающего на фоне иммунодефицита, могут быть по своей природе: гематологическими (аутоиммунная гемолитическая анемия, тромбоцитопения, гранулоцитопения, разрыв селезенки), кардиологическими (перикардит, миокардит) и неврологическими (менингит, менингоэнцефалит, миелит, нейропатии).
Диагностика. Клиническая диагностика инфекционного мононуклеоза с использованием данных гемограммы не позволяет окончательно верифицировать этиологию заболевания. Для этого в настоящее время применяют иммунохимический (ИФА) и молекулярно-биологические (ПЦР, РТ-ПЦР, гибридизация) методы диагностики. Широко использовавшиеся ранее реакции гетероагглютинации - Пауля-Буннеля, Гоффа-Бауера, Ловрика-Вольнера во многом утратили свое значение.
Лечение. Больных со среднетяжелыми, тяжелыми и осложненными формами инфекции госпитализируют в инфекционный стационар.
Больным, находящимся на амбулаторном лечении, рекомендуется полу постельный режим, щадящая диета, уход за полостью рта (полоскание раствором фурацилина, йодинолом, бикарбонатом натрия и др.), поливитамины с микроэлементами, фитосредства с антиоксидантным и иммуностимулирующим действием (эхинацея, корень солодки, цетрария исландская, гербам арин). При фебрильной температуре тела назначают жаропонижающие препараты (панадол, парацетамол и др.). Проводят десенсибилизирующую терапию. Антибиотики применяют только при осложнении вторичной бактериальной инфекцией (фолликулярный, лакунарный тонзиллит, пневмония).
Антибактериальную терапию назначайте учетом предполагаемого возбудителя. В случае инфекции ротовой полости используют макролиды, пенициллины, тетрациклины, при необходимости в сочетании с трихополом с учетом возможной стрептококковой и анаэробной природы осложнения.
Не рекомендуется использовать левомицетин и сульфаниламидные препараты из-за их неблагоприятного действия на костномозговое кроветворение.
Из противовирусных препаратов, активных в отношении ВЭБ, используют ацикловир в дозе 800 мг 5 раз в сутки перорально или по 5 мг/кг каждые 8 ч внутривенно капельно.
При неэффективности Ац в тяжелых случаях заболевания назначаются видарабин в дозе 7,5-15 мг/кг/сут внутривенно капельно в большом объеме изотонического раствора (1,5-2,5 л) или фоскарнет по 60 мг/кг 3 раза в сутки внутривенно капельно с последующим переходом на введение препаратав дозе 90-120 мг/ кг/сут.
Изучается возможность использования при данной инфекции лобукавира, бривудинаи цидофовира.
Назначение корти костер оидных гормонов нежелательно.
Профилактика. Госпитализация больных проводится по клиническим показаниям. Противоэпидемические мероприятия в очаге не осуществляют. После перенесенного инфекционного мононуклеоза больной подлежит диспансерному наблюдению инфекциониста и гематолога в течение 6 мес, с обязательным лабораторным обследованием (гемограмма, функциональные пробы печени).
Поскольку острая фаза ВИЧ-инфекции имеет сходный с инфекционным мононуклеозом симптомокомплекс, рекомендуется тестирование реконвалесцентов на ВИЧ через 3 и 6 мес.
Инфекционный мононуклеоз
Инфекционный мононуклеоз (Mononucleosis infectiosa)
В предыдущем материале мы говорили о простом герпесе, теперь поговорим о другой герпесной инфекции, которая часто возникает у детей. Инфекционный мононуклеоз — острое инфекционное вирусное заболевание, оно характеризуется массивным увеличением лимфоузлов доброкачественного характера и сопровождающееся лихорадкой, тонзиллитом (ангиной), увеличением печенки и селезенки и специфическими изменениями анализа крови.
Возбудителем инфекционного мононуклеоза (ИМ) является вирус, культивированный впервые в 1964-1965 гг. канадскими учеными М.А. Epstein и Y.M. Ba rr и названный в их честь — вирусом Эпштейна-Барр (ВЭБ). По своим свойствам вирус относится к семейству Herpes. Одна из уникальных особенностей ВЭБ - это его способность вызывать не гибель клеток, в которых происходит его размножение, а напротив, их деление. Мононуклеоз — одна из форм вирусной инфекции Эпштейна-Барр. Устойчивость вируса к факторам во внешней среды очень низкая. Он быстро гибнет при высыхании, под воздействием высоких температур при кипячении, автоклавировании, обработке всеми дезинфицирующими средствами.
Мононуклеоз относится к типично человеческим инфекциям, животные им не болеют. Источником вируса являются больные дети с клинически выраженными или стертыми формами болезни, а также здоровые носители вируса. От больных вирус выделяется в инкубационном периоде, в раззгаре клинических проявлений и в периоде выздоровления в течение 4-24 недель, иногда больше. Лица, перенесшие ранее инфекционный мононуклеоз, в течение всей жизни сохраняют вирус в форме латентной инфекции и время от времени выделяют его со слюной, за счет чего могут быть вновь заразны.
Основной путь передачи возбудителя инфекции воздушно-капельный. Заражение происходит при непосредственном контакте с больными, заразность крайне низка. Заражению способствует скученность, пользование общим бельем, посудой. Не исключена возможность заражения ребенка в родах. Большинство заболевших приходится на детей, подростков и молодых людей. Чаще болеют лица мужского пола. Характерна спорадическая заболеваемость в течение всего года с двумя умеренно выраженными сезонными подъемами весной и осенью.
До конца не ясен вопрос о естественной восприимчивости к мононуклеозу, формах, механизмах иммунитета при этом заболевании. О стойкости иммунитета после перенесенного мононуклеоза свидетельствуют данные об отсутствии повторных заболеваний. Крайне низкая заболеваемость детей до 1 года дает основание судить о наличии врожденного пассивного материнского иммунитета, что связано с высокой концентрацией защитных материнских антител против ВЭБ, сохраняющейся у детей до 7 мес.
Механизм развития болезни.
Входными воротами при инфекционном мононуклеозе являются эпителиальные клетки носо- и ротоглотки, где ВЭБ первично размножается. В течение инкубационного периода происходит распространение возбудителя по лимфатической системе и размножение возбудителя в В-лимфоцитах. ДНК вируса встраивается в ДНК лимфоцитов, но клетки при этом не погибают, однако превращаются они в особые клетки, наполненные вирусами. Кроме того, они приобретают способность делиться и размножаться. Иммунная система не трогает вирусы потому, что видит свои собственные клетки, а вирус прячется за их оболочками. Помимо В-лимфоцитов ВЭБ способен размножаться в эпителии ротоглотки, протоков слюнных желез и в эпителии шейки матки.
Первичное инфицирование ВЭБ вызывает глубокие изменения в лимфоидной ткани, следствием ее разрастания является отечность носовых раковин и слизистой оболочки ротоглотки, увеличение миндалин, увеличение лимфоузлов, увеличение печени и селезенки.
Мононуклеоз относят к болезням иммунной системы, имея в виду выраженность иммунологических изменений, вызываемых ВЭБ. В остром периоде заболевания в периферической крови резко возрастает количество особых клеток и лимфоцитов, они растворяют ВЭБ-инфицированные В-лимфоциты, вследствие чего происходит выделение большого количества антигенов вируса и освобождение веществ, вызывающих лихорадочную реакцию, и, возможно, оказывающих токсическое действие на печень, что определяет появление первых клинических симптомов заболевания. Кроме того, иммунитет вырабатывает против вирусов антитела, что помогает бороться с инфекцией.
Однако, повреждение лимфоцитов не проходит бесследно и после мононуклеоза на какое-то время достаточно выражено снижается функционирование всех звеньев иммунитета, что влечет за собой учащение бактериальных и вирусных инфекций.
Как протекает болезнь?
Инкубационный период продолжителен и составляет в среднем 30-50 дней. Клинически инфекционный мононуклеоз классифицируется по типу, форме тяжести и течению заболевания. Различают типичную и атипичную формы инфекционного мононуклеоза.
К атипичной форме относятся:
- стертая форма, протекающая либо со слабо выраженными симптомами, либо под маской ОРЗ и которая выявляется лишь в эпидемических очагах при тщательном обследовании
- бессимптомная форма, характеризующаяся отсутствием клинической симптоматики болезни и выявляющаяся только по результатам гематологических, серологических и эпидемиологических данных
- висцеральная форма, встречающаяся крайне редко и отличающаяся тяжелым течением с поражением внутренних органов, в которое вовлекается сердечно-сосудистая, центральная нервная система, почки, печень, надпочечники и другие жизненно важные органы.
Типичные формы мононуклеоза, в свою очередь, характеризуется большим клинических проявлений, а также различной степенью выраженности каждого симптома в течение болезни. Заболевание чаще начинается постепенно с недомогания, слабости, заложенности носа, появления во сне «храпящего дыхания», пастозности верхней части лица, затем повышения температуры и появления налетов на миндалинах. Мононуклеоз может начинаться и остро, с повышения температуры до фебрильных цифр, головной боли, увеличения лимфатических узлов и тонзиллита. Продолжительность начального периода составляет 4-5 дней.
К концу первой недели разворачивается основной симптомокомплекс заболевания. К определяющим клиническим симптомам инфекционного мононуклеоза относятся: длительная лихорадка, которая может сохраняться до двух и более недель и не имеет типичной для данного заболевания кривой лимфоаденопатия с увеличением периферических лимфатических узлов, преимущественно шейной группы поражение носо- и ротоглотки, при котором наблюдается заложенность носа, появление «храпящего» дыхания и синдром тонзиллита.
Лимфоаденопатия наблюдается почти у всех больных. Чаще поражаются подчелюстные и заднешейные лимфатические узлы, реже — подмышечные, паховые, локтевые. В период разгара заболевания лимфатические узлы достигают максимальных размеров от 1 до 3 см в диаметре, они слегка болезненны при пальпации, плотноваты на ощупь, подвижны, кожный покров над ними не изменен. У некоторых больных, помимо поражения периферических лимфатических узлов, может наблюдаться довольно выраженная картина острого мезаденита (воспаление лимфоузлов брюшной полости). В горле отмечается яркая или умеренная разлитая краснота, задняя стенка глотки слегка отечна, зернистая, с резко увеличенными фолликулами и покрыта густой слизью. Обращает на себя внимание гипертрофия миндалин с появлением на них различных по величине и характеру наложений в виде островков и полосок, иногда сплошь покрывающие миндалины. Налеты преимущественно бело-желтого, иногда грязно-желтого цвета, рыхлые, легко снимаются и могут держаться до двух недель и дольше. Характерной особенностью является несоответствие между степенью увеличения шейных лимфатических узлов и выраженностью поражения зева и ротоглотки. У большинства детей к концу первой недели заболевания отмечается увеличение печени и селезенки. Увеличенная селезенка сохраняется недолго, на третьей неделе размеры органа, как правило, нормализуются. А вот печень увеличивается при мононуклеозе на более длительный период. При прощупывании край печени плотно-эластичной консистенции, слегка болезненный. В 5-10% выявляется потемнение мочи, снижение аппетита, тошнота, желтушность склер и кожи. Независимо от наличия или отсутствия желтухи регистрируется умеренное увеличение активности аминотрансфераз (АЛАТ и АСАТ) и показателя тимоловой пробы. У больных с желтухой наблюдается повышение количества билирубина сыворотки крови за счет его связанной фракции.
На 7-14-й день болезни у части больных появляются пятнисто-папулезные высыпания на коже. Характер сыпи варьирует в широких пределах и может быть папулезной, мелко- и крупнопятнистой, розеолезной и петехиальной. Сыпь не имеет определенной локализации, она не грубая, не зудящая, быстро исчезает, не оставляя после себя пигментации или шелушения.
Наиболее существенные изменения при болезни происходят в периферической крови, что считается одним из ведущих клинических проявлений болезни. Для данной патологии характерен лейкоцитоз (увеличение числа лейкоцитов) до 9-12 на 10 9 /л, иногда больше. Число одноядерных элементов (лимфоциты, моноциты, атипичные мононуклеары) к концу первой недели достигает 80%. Увеличение количества атипичных мононуклеаров, представляющих собой В-лимфоциты, изменившие свои морфологические и функциональные свойства, достигает до 12% и более.
Значительные нарушения в соотношении иммунокомпетентных клеток в остром периоде заболевания приводят в дальнейшем к формированию иммунодефицитного состояния, что клинически проявляется учащением острых респираторных заболеваний, ангин, формированием астеновегетативного синдрома и длительного сохраняющихся изменений со стороны печени.
По тяжести различают легкую, среднетяжелую и тяжелую формы заболевания. Критериями тяжести являются: выраженность явлений общей интоксикации, степень увеличения лимфатических узлов, тяжесть поражения носо- и ротоглотки, выраженность увеличения печени и селезенки, изменений в периферической крови.
Как ставят диагноз?
Заподозрить заболевания можно, основываясь на ведущих клинических симптомах (лимфоаденопатия, ангина, заложенность носа, лихорадка, гепатоспленомегалия, изменения периферической крови). Однако. подтверждается он нахождением в крови атипичных мононуклеаров. Кроме того, методом ПЦР обнаруживают вирус, а с помощью выявления антител стадию болезни.
Специфического лечения при мононуклеозе не существует, вирусные заболевания вообще очень сложно поддаются лечению, хотя и разработаны противовирусные препараты. Ацикловир при мононуклеозе не оказывает выраженного эффекта, изучается эффективность применения препаратов интерферона. Попытки лечения ДНК-азой не нашли широкого применения. Назначают симптоматическую и патогенетическую терапию в зависимости от формы болезни. Применяются жаропонижающие средства – парацетамол или нурофен в сиропе или свечах, десенсибилизирующие препараты (супрастин, тавегил, фенистил), витаминотерапия, при наличии функциональных изменений со стороны печени — гепатопротекторы.
Антибиотики показаны при тяжелых формах заболевания в случае присоединения бактериальной вторичной инфекции. Рекомендуются препараты пенициллинового ряда, гентамицин, эритромицин и др. При выборе антибактериального препарата следует помнить, что ампициллин противопоказан при мононуклеозе, так как в 70% его назначение сопровождается выраженной токсико-аллергической реакцией. Глюкокортикостероиды коротким курсом применяют при тяжелых формах заболевания с угрозой асфиксии, обусловленной выраженным экссудативным компонентом, при неврологических осложнениях, гемолитической анемии и тромбоцитопенической пурпуре, при мио- и перикардите. При разрыве селезенки необходимо немедленное хирургическое вмешательство.
Прогноз при неосложненном течении болезни прогноз благоприятный. При тяжелых осложнениях, таких как разрыв селезенки, вовлечение дыхательных путей, энцефалит прогнозы серьезные. Полное выздоровление в подавляющем большинстве случаев наступает через 3-4 месяца от начала заболевания. Наблюдать выздоравливающих от мононуклеоза детей обязан педиатр с момента выписки и в течение полугода. Если увеличение лимфоузлов и изменение в периферической крови сохраняются дольше, необходима консультация гематолога для исключения возможного недоброкачественного заболевания.
Конечно, мононуклеоз заболевание опасное и может проходить тяжело. Но при правильном и своевременном лечении он проходит быстро. После него желательно не ходить около полугода в садик, так как иммунитет снижен и высок риск частых простудных болезней. Возможно, врач посоветует иммуномодуляторы для поддержки иммунной системы.
Постоянная ссылка на новость:
Инфекционный мононуклеоз у детей: симптомы и лечение
По каким признакам можно заподозрить инфекционный мононуклеоз у детей? Читай ответы специалиста по симптомам и лечению вируса Эпштейна-Барр.
Согласно исследованиям, более 95 % взрослых и детей во всем мире инфицированы вирусом Эпштейна-Барр, который в 90% случаев становится причиной инфекционного мононуклеоза. Большинство детей в Украине заражаются этим вирусом на протяжении первых 3-6 лет жизни.
Инфекционный мононуклеоз у детей действует выборочно
Хотя с вирусом сталкиваются свыше 50 % детей в возрасте до 5 лет, лишь у некоторых он вызывает заболевание, называемое инфекционным мононуклеозом. Основные его характеристики - лихорадка, увеличение лимфатических узлов, печени и селезенки, поражение ротоглотки и появление в периферической крови особых клеток - атипичных мононуклеаров.
Из-за них болезнь и получила свое название. Более редкими причинами мононуклеозоподобного синдрома считаются цитомегаловирус, аденовирус, вирус герпеса 6-го типа, вирус иммунодефицита человека, токсоплазмоз, возбудители вирусных гепатитов А, В, С.

Как передается инфекционный мононуклеоз?
Вирус Эпштейна-Барр в основном распространяется воздушно-капельным, реже - контактно-бытовым путем. Очень быстро погибает, попадая в окружающую среду, поэтому заражение происходит лишь при тесных контактах. Может сохраняться в слюне в течение нескольких месяцев после выздоровления, а также способен периодически активироваться и выделяться у переболевших носителей без каких-либо клинических проявлений заболевания.
Как правило, передается со слюной при использовании общей посуды, чашек, бутылок, поилок у детей, у взрослых - при поцелуях, поэтому инфекционный мононуклеоз называют еще болезнью поцелуев.
Инфекционный мононуклеоз у детей: первые проявления
Типичные симптомы инфекционного мононуклеоза обычно появляются через 4-6 недель после инфицирования вирусом Эпштейна-Барр и могут развиваться постепенно. Первые проявления заболевания напоминают обыкновенное ОРВИ: повышается температура тела, возникает фарингит, тонзиллит, аденоидит. Можно заметить увеличение лимфатических узлов (чаще значительное увеличение заднешейных и подчелюстных групп, реже - паховых и подмышечных групп лимфоузлов).

В некоторых случаях также наблюдается увеличение печени, что может сопровождаться повышением печеночных биохимических показателей крови, увеличение селезенки. Больной выглядит усталым, быстро утомляется, есть повышенная сонливость.
Способы диагностики инфекционного мононуклеоза у детей
Подтвердить наличие вируса можно по анализу крови. Прочитать его результаты под силу только опытному врачу, поскольку может быть слишком много нюансов. В анализе крови при заболевании наблюдается повышение уровня лейкоцитов, а также появление атипичных мононуклеаров (вироцитов) более 10%. Вироциты - это пораженные вирусом лимфоциты, которые изменены в размерах и по форме. Появляются они в разгар заболевания и сохраняются на протяжении 2-3 недель, а то и нескольких месяцев.
ЧИТАЙ ЕЩЕ: У ребенка красное горло: первая помощь
Для диагностики заболевания назначают УЗИ внутренних органов, чтобы оценить степень увеличения печени и селезенки.
К современным методам диагностики относят определение специфических антител к вирусу Эпштейна-Барр с помощью ИФА (иммуноферментный анализ). Для диагностики текущего инфекционного мононуклеоза определяют IgM-антитела к капсидному антигену, а для подтверждения уже перенесенной инфекции используют показатели IgG-антитела.
В диагностике инфекционного мононуклеоза еще пользуются методом ПЦР для выявления вирусной ДНК в лимфоидной ткани, слюне, а также в периферической крови. Однако при этом следует учитывать то, что у ранее переболевших, а ныне здоровых носителей перенесенный мононуклеоз может периодически в течение всей жизни вызывать выделение вируса Эпштейна-Барр в секреты слюны без клинических проявлений заболевания. Так что переболевший человек даже после исчезновения всех симптомов остается вирусоносителем на всю жизнь.
Как вылечить инфекционный мононуклеоз у детей?
В настоящее время не существует специфического лечения вирусной инфекции Эпштейна-Барр, эффективность и безопасность которого была бы подтверждена с позиций доказательной медицины. В клинических исследованиях было доказано, что применение ацикловира и других противовирусных средств против ЭБВ нецелесообразно.
Лечение заболевания в острый период инфекционного мононуклеоза у детей симптоматическое, предусматривает прием достаточного количества жидкости, ограничение двигательной активности, при высокой температуре - прием жаропонижающих средств. В случае присоединения бактериальной инфекции ребенку назначают антибактериальные препараты. При этом не рекомендуется прописывать антибиотики из группы пенициллинов во избежание появления сыпи при их применении во время острой ЭБВ-инфекции.
У большинства больных через 2-4 недели наблюдается улучшение состояния. Некоторые люди чувствуют слабость, быструю утомляемость более длительно, изредка до 6 месяцев после исчезновения других клинических симптомов.
По окончании лечения недуга рекомендуется минимум три недели воздерживаться от физических нагрузок из-за риска разрыва селезенки. Однако речь идет о профессиональном спорте, а прогулки, без всякого сомнения, пойдут на пользу! Выздоравливающему необходима щадящая диета. Прежде всего исключаются жирные, жаренные, острые и соленые блюда.
Если ребенок принимал антибиотики . необходимо заселить кишечник нужными бактериями.
В острый период заболевания вакцинация детей согласно графику противопоказана. Она может быть проведена сразу после выздоровления при легком течении болезни или после 2-4 недель - при тяжелом.
Спецпроекты
Видео
Журнал
Мононуклеоз у детей: симптомы и лечение (Комаровский). Инфекционные заболевания
February 24, 2016
В мире существует множество болезней, которые считаются исключительно детскими. Именно к этой категории принято причислять мононуклеоз. В полной мере раскрыть тему данного заболевания, можно, обсудив следующие вопросы: мононуклеоз у детей, симптомы и лечение, Комаровский - советы врача, и другие важные аспекты. Об этом и пойдет речь далее.
Терминология
Изначально хочется понять, что же представляет собой данное заболевание. Итак, мононуклеоз - это болезнь вирусно-инфекционного характера. Вызывается вирусом Эпштейна-Барр. Однако, ученые утверждают, что иногда его может провоцировать и цитомегаловирус (вирус герпеса). Если немного углубиться в историю, можно увидеть, что ранее это заболевание носило название болезнь Филатова, в честь доктора, который ее открыл впервые в далеком 1885 году. Также параллельно использовалось название железистая лихорадка.
Немного истории
Как было отмечено, данная болезнь обнаруживается исключительно у деток. Однако, примерно в 10-15% случаев вирус поражает также и подростков. Нужно отметить, что если ребенку больше 10 лет, то болезнь может протекать в более тяжелых формах, а процесс выздоровления иногда затягивается до нескольких месяцев. У маленьких детей симптомы смазаны, наблюдается в основном общее недомогание, полное выздоровление наступает в пределах трех недель. Часто болезнь протекает бессимптомно.
Симптоматика
Изучим, как протекает мононуклеоз у детей, симптомы и лечение. Комаровский (известный детский доктор) настаивает на том, что симптоматике заболевания необходимо уделять пристальное внимание. Ведь зная, как проявляется проблема, можно максимально быстро определиться с диагнозом, что ускорит излечение. Признаки болезни:
- В большинстве случаев у детей заболевание протекает весьма вяло. У малыша наблюдается лишь повышенная утомляемость и желание все время лежать. Вместе с этим, также бывает потеря аппетита. Иных проявлений у ребенка может не быть.
- На фоне вялости и постоянной усталости часто появляется боль в мышцах и суставах.
- Ребёнок может жаловаться на боль в горле. Вместе с этим, иногда у детей возникает мононуклеарная ангина (на миндалинах проступают сероватые пятна, которые нужно снимать).
- Могут также воспаляться лимфоузлы. Пальпация в таком случае бывает очень болезненной. Происходит поражение лимфоидной ткани.
- Температура при мононуклеозе бывает крайне редко и чаще всего вызывается не самим вирусом, а побочными заболеваниями, возникшими на фоне мононуклеоза.
- Так как болезнь иногда провоцирует вирус герпеса, на кожных покровах могут появляться высыпания.
Иные симптомы, которые также бывают у детей: тошнота, насморк, лихорадка, кровоточивость десен, восприимчивость организма на фоне ослабления иммунитета к иным вирусам и инфекциям.
Пути заражения
Рассматривая мононуклеоз у детей, симптомы и лечение, Комаровский советует обратить внимание на пути передачи болезни. Надо отметить, что иногда эту проблему еще называют поцелуйным заболеванием. И это не удивительно, ведь заразиться можно только лишь при тесном контакте с больным человеком. Медики отмечают, что дети получают вирус посредством общих с больным игрушек или же через трубки телефонов, в том числе и мобильных. Нужно хорошенько уяснить, что это именно вирусный мононуклеоз, который провоцируется вирусом. Поэтому справиться с болезнью при помощи антибиотиков не получится.
Диагностика
Важно отметить, что диагностировать заболевание мононуклеоз весьма сложно. А все потому, что типичная для этой болезни клиническая картина может быть характерна и для многих иных болезней. Главный признак, который свидетельствует об этой вирусной проблеме - стойкая симптоматика, которая сохраняется длительное время. Желательно также сдать анализ на мононуклеоз (кровь исследуют дважды):
- В первом случае могут быть обнаружены гетерофильные агглютинины (в 90% случаев эти показатели оказываются положительными).
- Во втором случае изучается мазок крови на наличие в нем атипичных лимфоцитов.
Коварство вируса заключается в том, что он способен маскироваться под иные инфекционные болезни, в связи с чем, определиться с заболеванием бывает очень сложно.
Лечение
Заболевание мононуклеоз у детей: симптомы и лечение. Комаровский говорит о том, что единого лекарства, так называемой панацеи от этой болезни, не существует. Лечение должно быть симптоматическим, направленным на борьбу с проявлениями проблемы. Так, очень важно соблюдать постельный режим, а также строго исполнять все рекомендации доктора. Если увеличена печень и селезенка, то придется соблюдать диету №5 (бессолевое питание). Если, к примеру, болит горло, нужно прибегать к частым полосканиям. Также можно использовать рассасывающие таблетки и спреи для горла. В случае повышения температуры нужно использовать жаропонижающие средства. И так далее. То есть, лечение направлено исключительно на борьбу с теми симптомами, которые возникли во время болезни. Также разбираясь, как лечить мононуклеоз, нужно отметить, что в этот период нелишним будет приём средств, укрепляющих иммунитет, а также борьба с интоксикацией детского организма.
Комаровский: мнение специалиста
Вирусный мононуклеоз - это заболевание, которое не вызывает стойкого иммунитета. То есть, через определенное время, повторно, ребенок опять может заразиться данным вирусом. И лечение опять же, будет симптоматическим.
Согласно доктору Комаровскому, на протяжении жизни практически все люди на планете хотя бы раз, но перенесли инфекционный мононуклеоз. Однако далеко не все об этом знают, так как зачастую болезнь переносится бессимптомно.
Раньше, во многих учебниках по медицине сообщалось, что после перенесенного мононуклеоза ребёнку категорически запрещается бывать на солнце, так как повышается риск возникновения различных болезней крови. Однако, последние исследования не нашли совершенно никакой связи между этими фактами. Однако Комаровский напоминает, что влияние ультрафиолета само по себе вредно, независимо от того, болел ребенок мононуклеозом или нет.
Мононуклеоз не лечится антибиотиками. Это необходимо чётко осознавать. Ведь очень часто после такого лечения у ребенка появляется сыпь по всему телу в виде больших красных пятен. Так проявляет себя неуместно назначенный доктором Ампицилин или Амоксицилин.
На протяжении пары месяцев, после исчезновения симптомов, у ребенка может сохраняться вялость и постоянная усталость. Дитя будет неактивным, сонливым. Данный факт в медицине носит название синдром хронической усталости. Это состояние не лечится витаминами или иммуностимуляторами, это просто нужно пережить, пока организм сам не восстановится.
После перенесенной болезни в течение недели или 10 дней нужно сдать обычный анализ крови. Иногда наблюдается уменьшение лимфоцитов в формуле крови. Данную проблему нужно решить, и только потом отправлять малыша в детский сад или школу.
Вирус Эпштейна-Барр может жить исключительно в человеческом организме. Только там он существует, размножается и ассимилируется. Животные не является его переносчиками.
Простой вывод
В качестве небольшого вывода хочется отметить, что мононуклеоз - не слишком сложное заболевание. Этот недуг переносят почти все. Его можно отнести к самоограничивающимся инфекциям, которые практически не требует лечения.
Источники:
, , ,
Следующие:
23 апреля 2024 года
Комментариев пока нет!






 Ушиб живота у ребенка
Ушиб живота у ребенка Ребенок плачет до истерики
Ребенок плачет до истерики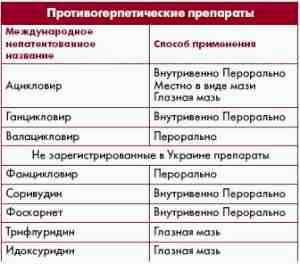 Ацикловир детям при инфекции вирусной
Ацикловир детям при инфекции вирусной Ацикловир при лечении герпеса у ребенка
Ацикловир при лечении герпеса у ребенка Грибок на попе у ребенка причины
Грибок на попе у ребенка причины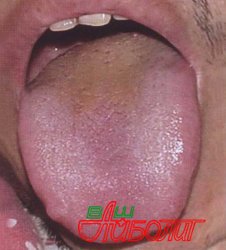 Почему желтый налет на языке у ребенка
Почему желтый налет на языке у ребенка