Показания для назначения ацикловира у детей
7.5. Лечение атопического дерматита, осложненного вторичной инфекцией
◊ Кожные покровы больных атопическим дерматитом из-за сниженной антимикробной резистентности отличаются высоким показателем колонизации золотистым стафилококком. У больных атопическим дерматитом достоверно чаше встречается колонизация кожи грибами родов Malassezia и Candida. которые также могут служить источниками сенсибилизации.
◊ Другие вторичные инфекции, вызванные дрожжами, дермато-фитами или стрептококками, могут рассматриваться как триг-герные факторы при атопическом дерматите.
◊ Из-за дефекта функции кожного барьера больные атопическим дерматитом подвержены более высокому риску рецидивирующей бактериальной инфекции кожи. Применение как системных, так и топических антибактериальных препаратов повышает риск развития бактериальной резистентности.
◊ Антибиотики как системные, так и топические временно сокращают колонизацию S. aureus на коже.
7.5.1. Антимикробные и антисептические препараты для наружного применения
◊ Признаками бактериальной инфекции являются:
— появление серозных или серозно-гнойных корок, пустулизации
— внезапное ухудшение общего состояния.
◊ Назначение антимикробных препаратов для наружного применения необходимо только при наличии признаков вторичного инфицирования.
◊ Антимикробные препараты для наружного применения используются для лечения локализованных форм вторичной инфекции (табл. 7).
◊ Микробиологическое исследование целесообразно проводить больным атопическим дерматитом при отсутствии эффекта от применения антибактериальных препаратов для наружного применения с целью идентификации устойчивых к антибиотикам штаммов S. aureus или для определения дополнительной стрептококковой инфекции.
◊ Топические комбинированные препараты, содержащие глюкокортикостероидные средства в сочетании с антибактериальными, антисептическими, противогрибковыми препаратами, могут использоваться короткими курсами (обычно в течение 1 недели) при наличии признаков вторичного инфицирования кожи.
◊ Антимикробные препараты для наружного применения наносятся на пораженные участки кожи 1—4 раза в сутки, продолжительность до 2 недель с учетом клинических проявлений.
Меры профилактики вторичного инфицирования:
◊ Избегать длительного применения антибактериальных препаратов для наружного применения с целью исключения развития бактериальной резистентности.
◊ Избегать загрязнения препаратов для наружного применения:
— тубы с мазями не должны храниться открытыми
— при нанесении кремов необходимо соблюдать гигиенические процедуры — использование чистых спонжей, удаление остатков крема с поверхности банки.
7.5.3. Системные противовирусные препараты
Одним из тяжелых и жизнеугрожающих осложнений атопического дерматита является развитие герпетической экземы (Капоши) при инфицировании кожи вирусом простого герпеса I типа, которое требует назначения системной противовирусной терапии с использованием ацикловира или других противовирусных препаратов (табл. 10).
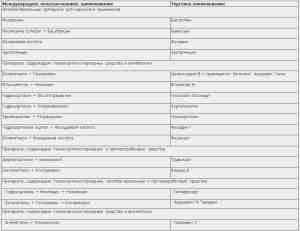
Дозы и схемы применения системных противовирусных препаратов

Для лечения герпетической экземы Капоши у детей рекомендуется назначение системного противовирусного препарата — апикловира (табл. 11).
В случае диссеминированного процесса, сопровождающегося общими явлениями (повышение температуры тела, явления тяжелой интоксикации), необходима госпитализация ребенка в стационар с наличием боксированного отделения. В условиях стационара рекомендовано в/в введение ацикловира. Наружная терапия заключается в использовании антисептических средств (фукорцин, 1% водный раствор мети-ленового синего и др.).
В случае поражения глаз рекомендовано применять глазную мазь ацикловира, которая закладывается в нижний конъюнктивальный мешок 5 раз в день. Лечение продолжают на протяжении не менее 3 дней после купирования симптомов.
Дозы и схемы применения системных противовирусных препаратов у детей
Больные атопическим дерматитом требуют длительной амбулаторной реабилитации, особенно при ассоциированных психосоматических расстройствах, с применением как медикаментозных, так и немедикаментозных, в частности психотерапевтических, методик.
Недостаточная информированность пациентов о своем заболевании снижает эффективность терапии. В связи с этим большое значение влечении и профилактике атопического дерматита играют обучающие психореабилитационные программы.
Рекомендуется проведение таких программ в рамках «Школ для пациентов с атопическим дерматитом», где занятия осуществляются лечащим врачом-дерматовенерологом с привлечением клинического психолога. Обучение пациентов в «Школе ато-пика» позволяет добиться повышения эффективности лечения больных атопическим дерматитом при комбинации традиционных методов лечения с реабилитационными мероприятиями, значительно улучшить течение заболевания и качество жизни больных.
На занятиях, проводимых как в условиях стационара, так и ам-булаторно, больные в форме дискуссии, как с лечащим врачом, так и интерперсонально, получают полную информацию о своем заболевании, методах его лечения, способах профилактики его рецидивов и преодоления психосоциальных последствий этого заболевания. Особое внимание должно уделяться обучению принципам лечебной диеты, рационализации условий труда и отдыха. Пациентов обучают принципам самостоятельного купирования рецидивов атопического дерматита и их профилактики, которые можно использовать вне лечебного учреждения. Рационализация правил наружной терапии атопического дерматита помогает минимизировать необходимость использования глюкокортикостероидных препаратов.
В процессе обучающих программ, при необходимости с привлечением смежных специалистов, проводится психокоррекция характера сопутствующих психологических расстройств, вызванных атопическим дерматитом, что улучшает социальную адаптацию пациентов и значительно повышает качество жизни и трудоспособность больных.
Антибиотики для детей
Антибиотики – это лекарственные средства, используемые при лечении у детей инфекций, возникших по причине бактерий, например ангины. отита, пневмонии (воспалении лёгких). Широкое и не всегда оправданное назначение антибиотиков детям может привести к развитию таких побочных эффектов, как аллергия, дисбактериоз .
Но самой большой проблемой неправильного применения противомикробных препаратов является резистентность (устойчивость к антибиотикам), когда бактерии меняются настолько, что антибиотики, которые необходимы для борьбы с инфекцией, больше не оказывают никакого воздействия на организм ребенка. Поэтому для назначения антибиотиков детям требуются серьезные основания.
Чего антибиотики НЕ делают
Антибиотики при ОРВИ
По общему правилу антибиотики при ОРВИ не назначаются и не используются. Антибиотики при ОРВИ для детей могут быть использованы только в том случае, если есть признаки присоединения бактериальной инфекции. При невозможности проведения обследования (кровь, моча, мазок) для определения данного состояния существуют определенные критерии:Как правило, при вирусной инфекции температура тела нормализуется к 3 дню от начала проявления симптомов. Кашель носит эпизодический характер, хрипов в легких и жесткого дыхания не бывает. Выделения из носовых ходов отличаются прозрачностью и отсутствием белых и зеленых (гнойных) включений.
Также противомикробные препараты могут быть назначены врачом-педиатром при ОРВИ и гриппе детям с хронической патологией легких, иммунодефицитами, у которых есть риск обострения бактериального процесса выбор антибиотика у них обычно предопределен заранее по характеру флоры.
И важно помнить, что назначить антибактериальное средство для ребенка при ОРВИ может только врач, который ведет наблюдение (педиатр, ЛОР).
Антибиотики для детей при кашле
Существует множество причин кашля. вирусные инфекции, аллергия (кашель возникает при воздействии аллергенов на верхние дыхательные пути), бронхиальная астма, кашель при заложенности носа, когда слизь стекает в дыхательные отделы и многие другие. Но только некоторые виды кашля связаны с бактериальной инфекцией и требуют от врачей-педиатров назначения антибиотика, например при коклюше .
Применение антибиотиков при кашле оправданно и необходимо только в том случае, если точно известна форма микрофлоры, поразившая дыхательные пути и вызвавшая кашель (после получения анализов, например, мазок из зева или носа на выявление возбудителя с посевом на восприимчивость к антибиотикам).
Поэтому назначать антибиотики для лечения кашля допускается только после дополнительных обследований или эмпирически сразу после осмотра ребенка врачом. Эмпирическая терапия - это назначение антибиотиков ДО получения сведений о возбудителе и его чувствительности к этим препаратам. Такая терапия проводится с учетом наиболее вероятных возбудителей данной инфекции и предполагаемой их чувствительности к доступным антимикробным препаратам, поскольку спектр возбудителей меняется с возрастом ребенка, в том числе вследствие естественной иммунизации и можно со значительной долей вероятности «вычислить» возможных возбудителей и подобрать эффективные антибиотики. Эффект такого лечения — падение температуры ниже 38° в течение 12 часов и ее нормализация через 24-36 часов такой эффект имеет диагностическое значение при отсутствии данных посева и анализа крови.
Когда необходимы антибиотики детям
Антибактериальная терапия показана при тяжелых формах ОРЗ (острых респираторных заболеваний) у детей раннего возраста из-за невозможности исключить участие в процессе бактериальной флоры. При среднетяжелых формах заболевания лечение антибиотиками показано при наличии хронических очагов инфекции, при микоплазменной инфекции, при подозрении на участие в заболевании бактериальной флоры и при развитии осложнений.
В настоящее время абсолютными показаниями для использования антибиотиков у детей являются:Для подтверждения или исключения бактериальной инфекции обычно используются так называемые маркеры бактериального воспаления — уровни лейкоцитоза и С-реактивного белка (СРБ) в крови.
Доказано, что у ребенка с ОРВИ на бактериемию (присутствие в крови бактерий) с большой вероятностью указывает лейкоцитоз >15×10 9 /л, абсолютное число нейтрофилов > 10×10 9 /л и/или палочкоядерных >1,5×10 9 /л, тогда как более низкие цифры встречаются достаточно часто при вирусных инфекциях (например, аденовирусная инфекция). В этом случае ребенку показаны антибиотики. При лейкоцитозе меньше 15х10 9 /л показанием к назначению антибиотиков является повышение уровня С-реактивного белка (выше >30 мг/л). Уровень СРБ у многих детей с ОРВИ, бронхитом или ларингитом (крупом) находится в пределах 15-30 мг/л.
Правила приема антибиотиков у детей
Чем опасно необоснованное назначение антибиотиков
Рост резистентности (устойчивости) к антибиотикам среди микробов. Резистентность к антибиотикам возникает, когда бактерии изменяются, защищая себя от антибиотика. Резистентность распространяется всё шире, в то время как количество эффективных антибиотиков уменьшается. Это означает, что может наступить день, когда вообще не останется антибиотиков для борьбы против инфекционных болезней.
Нарушение нормальной микрофлоры организма. Антибиотики, уничтожая патогенные микроорганизмы, подавляют рост и развитие и нормальной микрофлоры.
Риск развития побочных реакций. Систематическое и неправильное использование в лечении антибиотиков может привести к возникновению аллергических реакций, снижению активности защитных функций организма и другим нежелательным последствиям.
Показания для назначения антибиотиков
Назначать лечение антибиотиками должен врач, то есть человек, имеющий определенные знания и квалификацию в этой области. Однако, пациент тоже должен обладать минимальной информацией о том, как же назначаются антибиотики, для того, чтобы лечение было максимально эффективным.
Для начала, когда же возникает потребность в назначении антибиотика? Тогда, когда у человека имеется инфекция, вызванная бактериями, которая клинически проявляется лихорадкой, болью и различными местными воспалительными реакциями. Повышение температуры не всегда свидетельствует именно о бактериальной инфекции, но последняя, за редким исключением, никогда не протекает без лихорадки. Местная воспалительная реакция – это, например, отек и гнойное отделяемое из раны, гнойный налет на миндалинах, выделение гнойной мокроты и др.
В любом случае, при появлении этих трех признаков врач проводит детальный осмотр и назначает дообследование. Наиболее часто он может отправить пациента сдавать общий анализ крови. В анализе крови о наличии бактериальной инфекции может свидетельствовать повышение числа лейкоцитов, а именно нейтрофилов и сдвиг лейкоцитарной формулы, повышение скорости оседания эритроцитов (СОЭ). Так же в зависимости от того, какое заболевание предполагается у пациента, врач может назначить анализ мочи, биохимический анализ крови, ультразвуковое исследование или отправить на осмотр к другим врачам специалистам. Так же в верификации диагноза помогает посев на стерильность или чувствительность к антибиотикам той среды, которая имеет отношение к возникшему заболеванию. Это может быть кровь, моча, мокрота, содержимое раны, ликвор и др. В результате всех этих диагностических мероприятий доктор может поставить диагноз инфекционного заболевания, вызванного бактериями (пневмония, ангина, пиелонефрит и др).
Самым главным звеном в лечении инфекции, вызванной бактериями, является назначение антибиотика. Все остальное сопутствующее лечение тоже имеет место, но его роль скорее симптоматическая – для облегчения состояния, купирования симптомов или для успокоения пациента.
Для назначения антибиотиков при различных заболеваниях существуют клинические рекомендации и стандарты медицинской помощи. Однако помимо них доктор учитывает так же возраст, пол больного, состояние печени, почек и сопутствующую патологию. Так же обязательно интересуется, был ли опыт применения пациентом антибиотиков в прошлом, не было ли у него аллергической реакции. Если по какой то причине основной антибиотик для лечения имеющегося заболевания применить нельзя, то всегда есть альтернативные варианты, так называемые антибиотики резерва.
Если у вас имеет место бактериальная инфекция, и врач назначил вам антибиотик, прием его строго обязателен. Альтернативные методы лечения, игнорирование рекомендаций врача может привести к серьезным последствиям для здоровья. Однако самостоятельно назначать себе или свои детям антибактериальные препараты небезопасно. Это может привести к различным осложнениям и развитию резистентности. Поэтому препараты этой группы должны продаваться в аптечной сети строго по рецепту от лечащего врача.
Опубликовано 26 Октябрь, 2010
Рекомендации профессиональных обществ педиатров большинства стран и результаты консенсуса врачей разных специальностей подчеркивают важность отказа от применения антибактериальных средств у детей с неосложненной респираторно-вирусной инфекцией. Согласно рекомендациям Академии педиатрии США антибиотики не используют при неосложненной ОРВИ слизисто-гнойный насморк также не является показанием к назначению антибиотиков, если он длится менее 10-14 дней. Французский консенсус допускает применение антибиотиков при ОРВИ лишь у детей с рецидивами отита в анамнезе, а также в возрасте до 6 месяцев, если они посещают ясли, и при наличии иммунодефицита.
В отечественных рекомендациях указано, что при неосложненных ОРВИ системные антибиотики в подавляющем большинстве случаев не показаны при этом приведены проявления впервые 10-14 дней болезни, которые не могут оправдать введение антибиотиков.
Ринит, назофарингит, конъюнктивит, тонзиллит (вирусный), бронхит, трахеит, бронхиолит, затемнение синусов, ларингит, круп
t° ниже 38° С, t° выше 38°С менее 3-х дней, фебрильные судороги, нарушение аппетита, головная боль, миалгии, герпес
Кашель, насморк, покраснение зева, осиплость голоса, рассеянные хрипы, бронхиальная обструкция, затрудненное дыхание
Допустимо антибактериальное лечение ребенка с ОРВИ при наличии в анамнезе рецидивирующего отита, неблагоприятного преморбидного фона (выраженная гипотрофия, врожденные пороки развития) или клинических признаков иммунодефицита.
Приводимые ниже явные проявления бактериальной инфекции, требующие антибактериального лечения, встречаются нечасто:
Чаще педиатр в начале болезни видит лишь косвенные симптомы вероятной бактериальной инфекции (табл. 2), когда антибиотик может быть назначен если же при последующем обследовании и наблюдении подозрение не подтверждается, антибиотик следует тут же отменить, что снижает риск приобретения устойчивости микроорганизмами.
Таблица 2.
Признаки вероятной бактериальной инфекции
Боль в горле, налеты
Источники:
, , ,
Следующие:
26 апреля 2024 года
Комментариев пока нет!

 Можно ли ацикловир ребенку 2 лет
Можно ли ацикловир ребенку 2 лет Ацикловир таблетки при ветрянке у ребенка
Ацикловир таблетки при ветрянке у ребенка Адресная помощь детям больным лейкозом
Адресная помощь детям больным лейкозом Температура 37 5 причины у ребенка
Температура 37 5 причины у ребенка Первая помощь при отравлении ребенка 1 год
Первая помощь при отравлении ребенка 1 год Ацикловир инструкция по применению мазь детям при коньюктивите
Ацикловир инструкция по применению мазь детям при коньюктивите