Экстренная помощь детям лор
Оказание неотложной медицинской помощи при лор-заболеваниях
Остановка носового кровотечения
Чаще всего носовые кровотечения локализованы в передненижней части носовой перегородки. При небольшом кровотечении простым и эффективным способом остановки кровотечения является прижатие пальцем крыла носа к носовой перегородке. Если это оказывается недостаточным, в переднем отделе носовой полости вводят шарик из стерильной ваты или марли, смоченной в растворе перекиси водорода. Этот шарик нужно прижимать через крыло носа к носовой перегородке 10—15 минут. Если кровотечение интенсивное и первый способ не оказывает нужного действия, выполняют переднюю тампонаду полости носа. Передняя тампонада производится при помощи коленчатого пинцета, носового корнцанга или щипцов Гартмана. При кровотечениях из передних отделов носа можно ограничиться введением тампона только в передние отделы. При кровотечениях из средних и задних отделов носа и безрезультатности передней тампонады следует проводить тампонаду всей полости носа. Длинными марлевыми тампонами шириной 1 — 1,5 см последовательно заполняют все углубления носовой полости: задние отделы полости носа, нижний и средний носовые ходы и общий носовой ход. К недостаткам этого способа остановки кровотечения относят возможное повреждение слизистой оболочки и отхождение образовавшихся тромбов при удалении тампона даже с максимальной осторожностью. Во избежание таких последствий рекомендуется смачивать тампоны раствором перекиси водорода, раствором тромбина или стерильным вазелиновым маслом.
Удаление инородных тел из полости носа
Инородные тела в полости носа обнаруживаются чаще всего у детей, которые засовывают себе и своим сверстникам в нос различные предметы. Это чаще всего бусины, горох, косточки вишен, семечки, пуговицы, кусочки бумаги и т.д. Перед удалением инородного тела необходимо тщательно смазать слизистую оболочку носа сосудосуживающим и анестезирующим растворами и определить место расположения инородного тела осмотром и осторожным зондированием.
Удаление инородных тел из глотки
Инородные тела обычно попадают в глотку вместе с пищей (например, кости, кусочки дерева, зерна злаков и т.д.). В глотке застревают обломки зубных протезов, предметы, удерживаемые в зубах (например, монеты, мелкие игрушки, кнопки, гвозди, булавки). Признаки инородного тела глотки — колющая боль в горле, усиливающаяся при глотании, затрудненное глотание, при крупных инородных телах — одышка. Удаление инородных тел из глотки не представляет особых затруднений. Из области средней части глотки, миндалин и дужек острые вонзившиеся инородные тела можно удалять простым анатомическим или коленчатым пинцетом, но лучше носовыми щипцами с плотно соприкасающимися браншами. Нужно помнить, что царапины и ссадины, оставшиеся после инородного тела, иногда симулируют его наличие и долго беспокоят больных.
Удаление инородных тел наружного из слухового прохода
Инородные тела наружного слухового прохода встречаются очень часто. Дети во время игры вводят в ухо самые разнообразные предметы: зерна подсолнуха, горошины, пуговицы, бусы, небольшие деревянные предметы, вишневые косточки и т.п. Кроме того, в слуховой проход могут попадать различные насекомые. Инородное тело остается лежать в перепончатой части слухового прохода и очень часто не дает, даже при длительном пребывании, никакой реакции. Инородные тела с острыми краями или склонные к набуханию вызывают болезненные ощущения вследствие давления на стенки слухового прохода и барабанную перепонку. Живые инородные тела дают ощущение сильного шума и щекотания. Прежде чем извлекать живое насекомое, следует закапать в ухо спирт или масло, чтобы убить его. Наиболее безопасным и в большинстве случаев достаточным способом для удаления инородных тел является промывание уха теплой водой шприцем Жане (подробный механизм процедуры описан в разделе «Промывание серной пробки»). Если с помощью промывания не удалось извлечь инородное тело, применяются инструменты. Сюда относятся различные крючки, ложечки, корнцанги и пинцеты. Необходимо предостеречь против использования пинцетов при твердых инородных телах, так как при сжимании их лапок инородное тело легко выскальзывает и еще глубже проталкивается в слуховой проход. Наиболее безопасным инструментом является небольшой крючок, который под контролем зрения проводится за инородное тело, после чего движением «на себя» извлекается вместе с инородным телом.
Острый подскладочный ларингит (ложный круп)
Основная часть заболевших острым подскладочным ларингитом — дети до 5—8 лет. Первые признаки заболевания — подъем температуры и кашель. Общее состояние ребенка днем вполне удовлетворительное. Ночью внезапно начинается приступ удушья, ребенок ловит ртом воздух, шумно дышит, синеет. Появляется лающий кашель, иногда с рвотой и выделением вязкой мокроты. Приступ длится от нескольких минут до получаса, после чего ребенок засыпает.
Лечение. Приступ можно купировать, вызвав рвотный рефлекс прикосновением шпателя к задней стенке глотки или вызвав чихание щекотанием в носу. Помещение, в котором находится ребенок, должно хорошо проветриваться. Для увлажнения воздуха рекомендуется развесить в комнате мокрые простыни и кипятить воду в кастрюле. Полезно теплое питье (молоко. боржоми). Назначают также теплые ножные ванны, горчичники на икры. Если явления удушья принимают угрожающий характер, применяют интубацию или трахеостомию.
Острый флегмонозно-пленчатый (стенозирующий) ларинготрахеобронхит
Характерен для детей до 7 лет. Начало болезни острое, с быстрым прогрессированием процесса. При несвоевременном лечении фибринозные пленки, образующиеся в просвете дыхательных путей, вызывают асфиксию, но смерть может наступить и раньше от резко выраженной интоксикации с тяжелыми поражениями внутренних органов и отеком мозга.
Лечение. Оно заключается прежде всего в интубации (продленной назотрахеальной интубации) или трахеостомии с немедленной аспирацией слизи или пленок, искусственной вентиляцией легких, оксигенацией. Назначают антибиотики широкого спектра действия в больших дозах, кортикостероидные препараты. Показаны также ингаляции. протеолитические ферменты и др. При необходимости рекомендуют препараты, стимулирующие деятельность сердца.
Острые стенозы гортани
Острые стенозы гортани — это сужения просвета гортани, наступающие в течение короткого времени. Эти состояния угрожают смертью от асфиксии, поэтому медицинская помощь должна быть оказана незамедлительно. При некоторых острых стенозах удушье развивается молниеносно, например, при попадании в гортань крупного инородного тела. В других случаях (подсвязочный ларингит, отек и др.) удушье развивается остро, наконец, при травмах, опухолях, хронических инфекциях возможно постепенное развитие удушья.
Лечение. При любом патологическом состоянии гортани, опасном в отношении развития стеноза, показаны срочная госпитализация и мероприятия по предупреждению асфиксии. К ним относятся: восстановление просвета гортани (удаление инородных тел, противоотечные мероприятия, интубация при необходимости), устранение гипоксии (вдыхание кислорода вместе с углекислым газом для раздражения дыхательного центра) отвлекающие, успокаивающие и сердечно-сосудистые препараты. При отсутствии эффекта от перечисленных мероприятий производят трахеостомию.
Неотложная помощь детям при острой сердечной недостаточности
Острая сердечная недостаточность связана с быстрым уменьшением сократительной способности миокарда и проявляется приступом астмы, преимущественно ночью.
Дыхание учащается, появляется сухой кашель, сердцебиение, пульс учащен, слабого наполнения и напряжения. Аускультативно жесткое дыхание, в нижних отделах легких - влажные мелкопузырчатые хрипы. Тоны сердца глухие, ритм галопа, акцент II тона над легочной артерией.
На догоспитальном этапе необходимо :
1. Уложить больного в приподнятом положении.
2. Обеспечить свободное поступление воздуха, дать кислород.
3. Сердечные средства: подкожно - 10-20% раствор сульфокамфокаина или камфоры (0,25-0,5 мл), адонизид . лантозид .
4. По назначению врача по возможности внутривенно ввести 0,05% раствор строфантина или 0,06% раствор коргликона (в расчете 0,1 мл на 1 год жизни) в изотоническом растворе натрия хлорида.
5. Внутримышечно ввести 24% раствор эуфиллина из расчета 0,1 мл на 1 год жизни.
6. Диуретики: лазикс по 1-5 мг на 1 кг массы тела внутривенно.
7. Наложить венозные жгуты на конечности на 20-30 мин с целью уменьшения притока крови к сердцу.
Обязательно госпитализация.
Как оказать неотложную помощь во время приступов ларингоспазма у детей
Функционирование детского организма происходит в особенном режиме - это способствует появлению некоторых неприятных заболеваний. Наиболее характерным в этом плане является ларингоспазм.
Ларингоспазмом именуют внезапно развивающееся сокращение гортанных мускулов, которое провоцирует закрытие или значительное сужение голосовой щели.
Процесс сопровождается одышкой. Заболевание может усложняться спазмами трахеи, из-за чего наблюдается сокращение на ее задней части гладких мускулов.
Содержание статьи:
Характерные симптомы
Подобное состояние чаще всего наблюдается у малышей до трехмесячного возраста. Этот недуг возникает на фоне ослабленного иммунитета, в частности, нехватки витамина D и кальция.
У детей заболевание способно проявиться, когда ребенок подавился, иногда на фоне испуга, плача, смеха. Мышечные судороги происходят также при кашле, вызванном плачем.
У малыша появляется вдох со специфическим свистом, свидетельствующий о частичном перекрытии голосовой щели и затрудненном из-за этого дыхании.
Кроме того, для заболевания характерны такие признаки, как:
При тяжелой форме развивающегося приступа наблюдаются :
Спазматическое состояние проходит также быстро, как и начинается. После приступа малыш сразу засыпает, хотя и ненадолго.
Причины возникновения
Причины ларингоспазма весьма разнообразны, однако, корнем проблемы является нарушение деятельности обмена веществ и нервной системы. Заболевание может развиваться после:
Спазмы появляются как из-за внешних, так и внутренних раздражителей, и в результате закапывания медицинских препаратов в нос.
Как лечить вазомоторный ринит у детей можно прочитать на этой странице.
Оказание неотложной помощи
Когда у ребенка наблюдается приступ, необходимо оказать экстренную помощь, ведь от этого будет зависеть жизнь малыша.
При ларингоспазме немедленно нужно распеленать грудничка, обеспечить к нему доступ воздуха.
При длительном приступе делайте вентиляцию легких методом «рот в рот», после чего выполните очистительную клизму.
Одновременно требуется вызвать «скорую». Ребенку дадут успокаивающие вещества: сульфат магния, Си-базон, Реланиум, затем отправят в больницу, поскольку существует риск того, что судороги повторятся, причем, более сильные.
До приезда врачей следует :
Про заглоточный абсцесс у детей, его симптомы и лечение написано в этой статье.
Профилактика приступов ларингоспазма
Чтобы не доводить ребенка до такого состояния, что ему понадобится экстренная помощь, необходимо выполнять правильное квалифицированное лечение и профилактические мероприятия, к которым относятся:
Оказывая экстренную помощь, нельзя вредить малышу. Поэтому категорически запрещены горчичники, согревающие мази, ароматические масла.
Заключение
Для лучшего усвоения материала желательно посмотреть рекомендации доктора Комаровского, который подробно рассказывает, что это за заболевание, как от него уберечь ребенка и чем лечить ларингоспазм.
Неотложные состояния у детей. Помощь ребенку перед приездом врача.
Вызывать врача обязательно надо в следующих случаях, если у Вашего ребенка:
Рвота
Если у ребенка началась рвота, прежде чем дать ему что-нибудь попить, необходимо сделать паузу приблизительно на 30-40 минут. Затем дать ребёнку несколько мелких глотков простой чистой воды: кипяченой, отфильтрованной или минеральной без газа. При возможности сходите в аптеку и приобретите какой-либо солевой раствор (Гастролит, Регидрон, Хумана-электролит). Если рвота не повторилась через 15 минут после этого, продолжайте по частям давать воду каждые 15 минут. Не давайте ребенку есть еще приблизительно 4 часа. Если рвота не прекратилась, у ребенка может произойти чрезмерное обезвоживание. Поэтому в таком случае обязательно вызовите педиатра.
Если рвота не прекращается более 24 часов, и особенно если она не сопровождается поносом, необходимо вызвать скорую помощь. Рвота и повышение температуры при отсутствии диареи могут являться признаками многих опасных болезней: аппендицита, стрептококковой ангины или инфекции мочевых путей. Если в рвоте содержатся следы крови или слизи, или рвотная масса зеленоватого цвета, это может свидетельствовать о повреждении или непроходимости кишечника и требует неотложную медицинскую помощь.
Обезвоживание организма
Обезвоживание организма может быть опасно. Особенно очень быстро обезвоживание наступает при поносе и рвоте. Иногда дети с сильной ангиной склонны пить меньше жидкости из-за того, что им больно глотать, это тоже может привести к обезвоживанию организма. В этих случаях важно понемножку, но постоянно, давать ребенку чистую воду, как при рвоте. Признаки обезвоживания: ребенок мочится менее 3 раз в день, у него может быть головная боль, сонливость, так же сухость губ или языка, родничок у грудных детей слегка продавливается. Перечисленные выше симптомы требует срочного вызова врача.
Высокая температура
Повышение температуры тела до 39,4°С может свидетельствовать о тяжелой бактериальной инфекции. Немедленно позвоните врачу, в каком бы возрасте ни был ваш ребенок. Если ребенку еще не исполнилось 3 месяцев, то немедленно обратиться к врачу нужно при температуре 37,8°С, если возраст ребенка от 3 до 6 месяцев - при температуре 38,3°С.
В общем, важен не только факт высокой температуры, но и поведение и состояние ребенка при этом. Если вы дали ребенку жаропонижающее (парацетамол), а он час после этого все еще плачет или капризничает или ведет себя необычно (например, никак не может проснуться), следует срочно вызвать врача, даже если температура была не больше 38 градусов. Если же у ребенка температура спала, он оживлен и спокоен, врача можно вызвать в плановом порядке. Тем более если высокая температура держится более 24 часов.
Затрудненное дыхание
Затрудненное дыхание может являться причиной многих заболеваний. Шумное или хриплое дыхание является признаком крупа, астматического приступа или проглоченного инородного тела. Круп - это респираторная болезнь, чаще всего сопровождающаяся лающим кашлем, усиливающимся по ночам. Затруднение дыхания при крупе происходит при вдохе, оно может облегчиться при вдыхании теплых паров воды от сильного душа или прохладного уличного воздуха. Постарайтесь оказать первую помощь и параллельно вызовите врача. Обратиться к врачу следует также при любых симптомах затрудненного дыхания, если оно продолжается более 20-30 минут.
Чрезмерная сонливость, судороги, путающееся сознание или беспричинная агрессия
Эти состояния могут быть вызваны многими причинами, но все они требуют вызова врача.
Судороги обычно характеризуются как ритмические подергивания головой или другими частями тела. Одними из причин судорог могут быть травма головы или высокая температура. Если судороги не прекращаются дольше 2-3 минут, то необходимо вызвать скорую помощь.
У маленьких детей достаточно часто случаются травмы головы.
Если ребенок ушиб голову, тщательно наблюдайте за его состоянием не меньше 4 часов после ушиба. У многих детей травма головы сопровождается сонливостью и головной болью, могут также произойти единичные случаи рвоты. Можно позволить ребенку спать в эти 4 часа, но следует будить его каждые полчаса, чтобы убедиться, что малыша нетрудно разбудить. При потере сознания, судорогах, необычном поведении или частой рвоте обязательно. вызвать врача.
Случайный прием лекарства или яда требует немедленного вызова врача. Постарайтесь напоить ребёнка большим количеством воды и дать сорбент, например, Энтеросгель либо Смекту.
Боль в животе
Боль в животе может иметь разные причины: от запора до несварения желудка или желудочного гриппа. Необходимо обратиться к врачу, если боль не проходит долгое время и сопровождается полной потерей аппетита, рвотой зеленоватого цвета или поносом с кровью. Если боль настолько сильна, что ребенок не может ходить или сгибается пополам, следует вызвать врача немедленно.
Боль кверху от пупка часто связана с проблемами пищеварения, несварением желудка, газами или психологическим беспокойством (стрессом). Боль в нижней от пупка области может быть связана с инфекцией мочевого пузыря. Запор способен вызвать острую боль в левой нижней части живота . Ну а острая боль в правой части может быть вызвана аппендицитом, и это повод вызвать врача.
Внезапная боль в паховой области у мальчиков
В первые недели или месяцы жизни малыша в паховой области определяется выпячивание. У мальчиков оно может опускаться в мошонку. При крике, плаче, ходьбе, чихании, позывах на стул припухлость увеличивается в размерах. Однако, в горизонтальном положении выпячивание иногда исчезает и легко и безболезненно вправляется в брюшную полость.
В 20% случаев может возникнуть внезапное ущемление грыжевого содержимого. Это означает, что кишка застряла в паховом канале, кровеносные сосуды изогнулись и перекрылись.
В результате возникают сильные боли, тошнота, рвота, беспокойство ребёнка.
В данном случае показано оперативное лечение в экстренном порядке . Поэтому не теряйте время и вызывайте либо педиатра либо скорую помощь на дом.
Признаки бактериального менингита
Основными ранними симптомами менингита являются повышение температуры тела, головная боль со рвотой, ригидность (напряженность) затылочных мышц с тенденцией к запрокидыванию головы, а также покрасневшее и болезненное горло. Обычно они возникают после острых респираторных заболеваний дыхательных путей.
У детей до 2 лет менингит обычно приводит к повышению температуры тела, отсутствию аппетита, рвоте, раздражительности, судорогам.Ребенок постоянно плачет. Кожа над родничком становится напряженной, и родничок может выпячиваться. В отличие от подростков и взрослых, у детей первого года жизни не всегда развивается ригидность затылочных мышц. Поэтому, если у ребёнка возникли вышеописанные симптомы, обязательно в срочном порядке вызовите педиатра либо скорую помощь на дом
Кровь в стуле
При наличии следов крови в стуле всегда следует проконсультироваться у врача. В зависимости от того в каком отделе желудочно-кишечного тракта произошло кровотечение, цвет крови может быть разный. Новорожденный ребенок может проглотить кровь матери при родах или из груди во время питания. В этом случае кровь, обычно, черного цвета и слизистая. При этом других симптомов не наблюдается и ребенок выглядит здоровым.
Воспаление тонких и толстых кишок может вызвать появление кровавого, водянистого стула. Могут наблюдаться вздутие живота, ребенок выглядит крайне ослабленным, болезненным.
Уточните рацион ребёнка за последние сутки. Вполне вероятно, что ребёнок ел пищу красного цвета (например, свеклу или желе с красным красителем), которая может быть похожа на кровь.
Стул темного цвета может быть при приёме некоторых препаратов. Таких как препараты железа, например. Хотя причины крови в стуле могут быть незначительными, к примеру, незначительные травмы кишечника или ануса вследствие запора, обращение к врачу необходимо, чтобы исключить более серьезные причины.
И очень важно, что бы мама тщательно описала цвет стула. Смешана ли кровь со слизью или со стулом. Консистенцию, частоту, запах, цвет стула. Описать общее состояние ребёнка, померить температуру перед приходом врача.
После проведенной вакцинации иногда возникает изменение общего состояния,
появление температуры, появлении инфильтрата (подкожного уплотнения) в месте инъекции, выраженное беспокойство. В такой ситуации необходимо дать противоаллергический препарат и помазать 4-6 раз в день мазью Траумель либо Троксевазин. Если инфильтрат больше 8 см вызвать врача на дом!
При повышении температуры более 38,5 градусов С, (у детей, предрасположенных к судорогам этот порог не должен превышать 37,6 градусов С), необходимо использовать жаропонижающие средства (ПАРАЦЕТАМОЛ, НУРОФЕН, НИМУЛИД). Если высокая температура сохраняется и после приема препаратов или проявились другие нарушения в самочувствия ребенка, следует вызвать врача.
Так же должен настораживать родителей упорный монотонный (пронзительный крик) малыша, не проходящий в течении 3-х часов, судороги.
Источники:
, , ,
Следующие статьи:
19 апреля 2024 года
Комментариев пока нет!

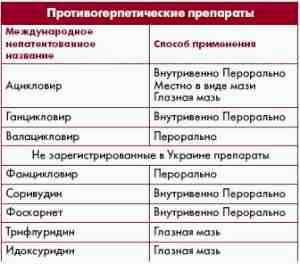 Ацикловир детям при инфекции вирусной
Ацикловир детям при инфекции вирусной Ацикловир акри мазь для детей до года
Ацикловир акри мазь для детей до года Массаж при косолапости у детей видео от года ютуб
Массаж при косолапости у детей видео от года ютуб Ребенок сосет язык
Ребенок сосет язык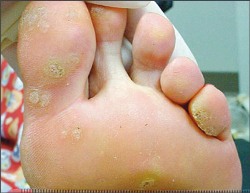 Бородавка на стопе у ребенка причины
Бородавка на стопе у ребенка причины Фонд помощи детям больным раком
Фонд помощи детям больным раком