Стандарты лечения внебольничной пневмонии у детей
Сульфаниламиды и триметоприм: - ко-тримоксазол
Пневмония является одной из самых актуальных проблем современной медицины и состоит из целого ряда эпидемиологических, клинических, фармакологических и, наконец, социальных аспектов. Парадокс пневмонии состоит в том, что, с одной стороны, достигнуты впечатляющие результаты в понимании патогенеза инфекционного процесса, повышении эффективности химиотерапии, а, с другой стороны, происходит увеличение числа больных с тяжелым течением болезни и возрастает смертность [1].
Наличие данной проблемы общепризнанно и исследования в этом направлении активно ведутся практически во всех странах мира. В США ежегодно регистрируется 5,6 млн. пациентов с внебольничной пневмонией (ВП), из них госпитализируется 1,1 млн. Летальность больных при ВП на дому колеблется от 1 до 5%, в стационарах составляет 12%, а в отделениях интенсивной терапии достигает 40% [2]. Общая стоимость лечения больных пневмонией превышает 1 миллиард долларов в год [3]
В России пневмонией ежегодно заболевает более 2 млн. человек [1] . Распространенность пневмоний в нашей стране составляет 3,86 на 1000. Наиболее часто болеют лица моложе 5 лет и старше 75 лет. Смертность от внебольничных пневмоний составляет 5%, но среди пациентов, требующих госпитализации, доходит до 21,9%, среди пожилых - 46% [4].
Госпитальная или нозокомиальная пневмония (ГП) определяется как пневмония, развивающаяся через 48 и более часов после госпитализации. Имеющиеся данные позволяют считать, что частота ГП составляет от 5 до 10 случаев на 1000 госпитализаций, причем этот показатель возрастает в 6-20 раз у больных, находящихся на ИВЛ. ГП является третьей по частоте внутрибольничной инфекцией (после мочевых и раневых инфекций), однако является наиболее тяжелой: в структуре летальности от инфекции в стационаре первое место занимает госпитальная пневмония [12] кроме того, при наличии ГП сроки пребывания в больнице увеличиваются на 7-9 дней на каждого больного.
Хотя общий уровень смертности среди больных ГП может достигать 70 %, не все эти летальные исходы являются прямым следствием инфекции.
Определение и классификация пневмоний
Одним из наиболее используемых в настоящее время вариантов определения пневмонии является следующий:
"Пневмония - это острое инфекционное заболевание, протекающее с образованием воспалительного экссудата в паренхиме легкого и затемнением при рентгенографии, которое ранее отсутствовало (при этом нет других известных причин возникновения затемнения при рентгенологическом исследовании легких)" [5].
Вместе с тем, более отражающим суть этого заболевания, представляется другая формулировка: "Пневмонии - это группа различных по этиологии, патогенезу и морфоло-гической характеристике острых очаговых инфекционных заболеваний легких с преимущественным поражением респираторных отделов и наличием внутриальвеолярной экссудации" [6].
В нашей стране, как и во всем мире, в настоящее время используется этиопатогенетическая (клинико-эпидемиологическая) рубрификация пневмонии. В основе ее лежит принцип разделения пневмоний в зависимости от условий, в которых развилось заболевание (внебольничные и госпитальные), механизма попадания в дыхательные пути инфекционного агента (аспирационные), особенностей клинических проявлений (атипичные пневмонии) и состояния организма (пневмонии при тяжелых нарушениях иммунитета). Каждый из этих вариантов имеет характерную, свойственную в большей степени одному из них, группу возбудителей. Практическая ценность данного подхода состоит в том, что при используемом ныне эмпирическом подходе к антибактериальной терапии, инициальное лечение антибиотиками можно осуществлять, опираясь на анамнестические сведения в зависимости от чувствительности микробов каждой из указанных групп. В настоящее время все реже упоминается группа аспирационных пневмоний, вызываемых неклостридиальными облигатными анаэробами (Bacteroides fragilis, Fusobacterium nucleatum и др.). Это связано, во-первых, с относительной редкостью выделения этих возбудителей, а во-вторых, с тем фактом, что практически любая аспирационная пневмония обязательно связана с анаэробной и грамотрицательной микрофлорой. Вместе с тем, многие также считают необходимым выделить из группы внебольничных пневмоний, которая является самой значимой (80 - 90 %), группу атипичных воспалений легких (микоплазма, хламидии и легионелла), объединяемых сходными эпидемиологическими характеристиками и общими подходами к антибиотикотерапии.
Действующий в России Стандарт [7] предписывает различать внебольничные, госпитальные и пневмонии у лиц с иммунодефицитами. При этом Консенсус между Европейским респираторным обществом и Американским торакальным обществом предлагает выделять:
1. Внебольничные (распространенные, бытовые) пневмонии
2. Госпитальные (внутрибольничные, нозокомиальные) пневмонии
3. Атипичные пневмонии
4. Пневмонии у лиц с тяжелыми дефектами иммунитета
Этиология пневмоний
Рассматривать вопросы лечения пневмоний в отрыве от этиологических аспектов этой проблемы практически невозможно. По официальным данным МЗ РФ [7] спектр возбудителей пневмонии в нашей стране представлен следующим образом:
Данная информация предназначена для специалистов в области здравоохранения и фармацевтики. Пациенты не должны использовать эту информацию в качестве медицинских советов или рекомендаций.
Внебольничные пневмонии: диагностика и лечение
Игорь Викторович Лещенко
Профессор курса туберкулеза и пульмонологии ФУВ Уральской государственной медицинской академии, г. Екатеринбург.
Зинаида Давыдовна Бобылева
Канд. мед. наук, главный терапевтСвердловской области.
Внебольничная пневмония (ВП) относится к группе инфекционных заболеваний нижних отделов дыхательных путей, которые включают, кроме пневмонии, острый бронхит, обострение хронической обструктивной болезни легких (ХОБЛ) и осложненные случаи гриппа.
Эпидемиологическими исследованиями установлено, что более 25% случаев обращений к врачам связано с заболеваниями дыхательных путей. Около одной трети из них приходится на инфекционные заболевания нижних отделов дыхательных путей [1]. Заболеваемость пневмонией составляет от 3 до 15 случаев на 1000 населения и отличается определенной цикличностью. Так, в Свердловской области заболеваемость пневмониями на протяжении ряда лет колеблется следующим образом: в 1993 г. – 4,7 случая на 1000 населения, в 1996 г. – 3,9 и в 2001 г. – 4,7.
Летальность при пневмониях достигает 5% и более, среди лиц пожилого возраста она возрастает до 15–20%. Пневмония занимает шестое место среди всех причин смертности. Пневмония – одно из наиболее распространенных и в то же время плохо диагностируемых заболеваний органов дыхания. Только у одной трети пациентов с пневмонией правильный диагноз устанавливается при обращении к врачу в амбулаторных условиях, из них в первые три дня болезни – лишь у 35%. Между тем, ранняя диагностика пневмонии и своевременно начатое лечение во многом определяют прогноз заболевания.
Решение о госпитализации пациента или лечении его в домашних условиях является, возможно, наиболее важным клиническим заключением, принимаемым врачом в течение всей болезни. Это решение имеет непосредственное отношение к определению места, оценке лабораторных исследований, выбору антибактериальной терапии и стоимости лечения.
В настоящее время принцип обязательной госпитализации всех пациентов с пневмонией утратил свое значение. Появление в клинической практике антибактериальных препаратов с оптимальным спектром действия, достигающих высоких концентраций в легочной ткани при пероральном приеме, позволяет осуществлять лечение большинства пациентов в амбулаторных условиях.
Немаловажна и экономическая сторона такой переориентации тактики лечения ВП, поскольку госпитализация значительно его удорожает. В нынешних условиях преимущества стационара перед поликлиникой часто сомнительны. Стационары зачастую не могут предложить условия пребывания лучше домашних, а скученность в палатах, особенно в осенне-зимний период, способствует распространению инфекции, возникновению нозокомиальных пневмоний.
В международных исследованиях показано, что стоимость лечения пневмонии в стационаре в 20 раз больше, чем в домашних условиях. Несмотря на имеющиеся международные и национальные рекомендации по лечению пневмоний, в поликлиниках продолжается практика назначения при пневмонии малоэффективных антибактериальных препаратов: гентамицина, ципрофлоксацина, бисептола, ампициллина внутрь.
Решением Комиссии по антибиотической политике МЗ РФ признано, что распространенную практику широкого использования аминогликозидов при лечении внебольничных пневмоний следует признать ошибочной, так как аминогликозиды реально не обладают антипневмококковой активностью [2]. Необоснованное назначение перечисленных лекарственных средств ведет к повышению устойчивости бактериальных патогенов к антибиотикам, усугубляет течение заболевания, приводит к росту числа госпитализаций и к неблагоприятным исходам.
Данная статья составлена на основании международных клинических рекомендаций и стандартов по диагностике и лечению ВП у взрослых [3–6]. Поиск научных данных за 10 лет проводился в системах: UpToDate, Cochrane Library, Clinical Evidence, Medline, MD_Consult. Полученный материал послужил основой для создания в Министерстве здравоохранения Свердловской области территориального стандарта по ВП.
Определение пневмонии
Пневмония – острое инфекционное заболевание преимущественно бактериальной этиологии, сопровождаемое очаговым или сегментарным поражением паренхимы легких, наличием внутриальвеолярной инфильтрации, выявляемой при физикальном и/или рентгенологическом исследовании органов грудной клетки, и выраженными в различной степени лихорадочной реакцией и интоксикацией организма.
Диагностика
Диагноз пневмонии устанавливается на основании клинических и объективных критериев.
Клинические критерии
А. Жалобы:
местные симптомы: кашель (с мокротой или сухой) или изменение цвета мокроты у пациентов с хроническим кашлем, кровохарканье, боль при дыхании или дискомфорт в грудной клеткеобщие симптомы: лихорадка или гипотермия, озноб, симптомы интоксикации и неспецифические симптомы (слабость, усталость, миалгия, боль в животе, потливость, снижение аппетита, головная боль).
притупление перкуторного звука, усиление голосового дрожания, крепитация, мелкопузырчатые хрипы.
Инструментальные критерии
А. Рентгенография (крупнокадровая флюорография) органов грудной клетки в двух проекциях: очаговое затемнение (инфильтрация в легочной ткани) различной интенсивности, локализации и протяженности.
Б. Клинический анализ крови: лейкоцитоз, абсолютный нейтрофилез, палочкоядерный сдвиг, ускоренная СОЭ.
Решение вопроса о госпитализации
Больных ВП следует лечить амбулаторно, госпитализировать – по показаниям. Критерии тяжести пневмоний приведены в табл. 1.
Внебольничная пневмония. Стандарт медицинской помощи
Кафедра поликлинической терапии № 2 ЛФ
Пневмония – заболевание, характеризующееся воспалением респираторных отделов легочной ткани с внутриальвеолярной воспалительной экссудацией, вызываемое различными тропными к лёгочной ткани микроорганизмами.
2. Классификация пневмоний по МКБ 10 при неуточненном возбудителе:
3. Пример формулировки диагноза
При формулировке диагноза пневмонии указывается
При наличии осложнений в диагнозе указываются осложнения
Нет необходимости ставить определение «острая» перед диагнозом «пневмония», т.к. пневмония и является острым заболеванием, а термин «хроническая пневмония» вышел из употребления .
Пример формулировки диагноза
Внебольничная долевая пневмония в нижней доле правого легкого, тяжелого течения, ДН2
4. Критерии диагноза
«Золотой стандарт» диагностики пневмонии
Антибактериальная и неантибактериальная терапия внебольничных пневмоний в амбулаторных условиях
И. Г. Березняков, Л. В. Богун, Харьковская медицинская академия последипломного образования
О. С. Обухова, Центральная клиническая больница № 5 г. Харькова
На протяжении последних 10 лет в понимании проблемы пневмоний произошли значительные изменения. Они затронули самые разные стороны заболевания: смысловое наполнение термина, классификацию пневмоний, идентификацию возбудителей, распространение среди них устойчивости к антибиотикам, терапию и профилактику. В частности, удалось убедительно показать, что если заболевание возникает за пределами госпиталей, то круг его возбудителей сравнительно невелик и достаточно прогнозируем. Более того, с высокой степенью вероятности можно судить и о чувствительности возбудителей таких заболеваний к антибиотикам, а следовательно, на основании накопленного опыта эмпирически назначать высокоэффективные препараты. Кроме того, диагноз пневмонии отнюдь не является синонимом необходимости госпитализировать пациента: большинство больных, заболевших пневмонией во внебольничной среде, могут лечиться дома. В настоящей работе речь пойдет о лечении внебольничных пневмоний (то есть развившихся у людей за пределами госпиталей) в амбулаторных условиях.
Прежде всего, кого именно можно лечить дома, а кого следует госпитализировать? В 1997 г. Европейское респираторное общество разработало критерии госпитализации больных внебольничными пневмониями [1]. Это далеко не единственные рекомендации, существующие на сегодняшний день. Главное их достоинство возможность использования в Украине без какой-либо адаптации к отечественным условиям. В соответствии с этим документом, показаниями к госпитализации больных внебольничными пневмониями являются:
Основными средствами лечения пневмоний являются антибиотики. Чтобы использовать тот или иной антибактериальный препарат для амбулаторного лечения пневмоний необходимо, чтобы он соответствовал ряду условий. В их числе:
Мнения экспертов разных стран о классах антибиотиков, которым следует отдавать предпочтение в лечении пневмоний, различаются, хотя в большинстве случаев эти расхождения и не носят принципиального характера. В соответствии с приказом Министерства здравоохранения Украины от 30.12.1999 г. № 311, средствами выбора в терапии внебольничных пневмоний у больных в возрасте до 60 лет и в отсутствие сопутствующих заболеваний являются макролиды или доксициклин. Эти же антибиотики вместе с новыми фторхинолонами (левофлоксацином и моксифлоксацином) или без них фигурируют в качестве препаратов выбора в рекомендациях по лечению пневмоний, принятых рядом американских и канадских обществ на протяжении 2000 и 2001 гг. В то же время в рекомендациях Британского торакального общества, опубликованных в конце 2001 г. необходимость включения в этот перечень новых фторхинолонов подвергается сомнению, а присутствие в нем &beta-лактамных антибиотиков, напротив, считается необходимым.
В прошлом году в России были опубликованы рекомендации по антибактериальной терапии внебольничных пневмоний, разработанные ведущими специалистами страны (табл. 1, 2). Несмотря на отдельные различия в перечне альтернативных антибиотиков, мнение экспертов по поводу препаратов выбора полностью совпало: таковыми должны быть макролиды или амоксициллин. Лишь у сравнительно небольшой группы больных с факторами риска инфицирования резистентными к антибиотикам пневмококками или грамотрицательной микрофлорой предпочтение следует отдавать комбинации &beta-лактамного антибиотика с макролидом или доксициклином, либо монотерапии новыми фторхинолонами.
Таблица 1
Рекомендации по антибактериальной терапии внебольничных пневмоний [2]
Источники:
, , ,
Следующие статьи:
24 апреля 2024 года
Комментариев пока нет!

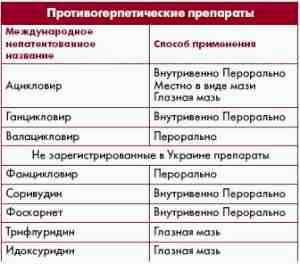 Ацикловир детям при инфекции вирусной
Ацикловир детям при инфекции вирусной Ацикловир акри мазь для детей до года
Ацикловир акри мазь для детей до года Массаж при косолапости у детей видео от года ютуб
Массаж при косолапости у детей видео от года ютуб Ушиб ноги у ребенка чем обезболить
Ушиб ноги у ребенка чем обезболить Колики в кишечнике у детей 12 лет
Колики в кишечнике у детей 12 лет Охрип голос у 7 месячного ребенка
Охрип голос у 7 месячного ребенка