Идиопатическая тромбоцитопеническая пурпура у детей лекция
Болезнь Верльгофа - всегда ли синяки у детей безобидны?
Как бы родители не старались оградить своего ребенка от травм и ушибов, они все равно случаются, подчас даже на ровном месте. И как своеобразное напоминание о произошедшем на коже вашего малыша остается синяк, а если удар был слишком сильным, то и гематома. Однако в некоторых случаях появление обширных кровоизлияний или синяков является не «наградой» за шалость, а первым признаком болезни Верльгофа.
Этиология и патогенез
Данная патология считается самым частым генетическим заболеванием системы крови у детей. Ее распространенность – 1-2 заболевших на 100 тыс. детского населения. С одинаковой частотой встречается и у мальчиков, и у девочек.
Тромбоцитопеническая пурпура (болезнь Верльгофа) – это преимущественно первичный геморрагический диатез с хроническим волнообразным течением, который обусловлен количественными и качественными изменениями (недостаточностью) тромбоцитов.
Причины болезни Верльгофа у детей до сих пор остаются неизвестными. Часть ученых склоняется к теории о генетической мутации, вызывающей образование неполноценных клеток крови, другие считают, что главенствующая роль принадлежит нарушениям в иммунной системе. Третьи утверждают, что пурпура возникает при наличии обеих причин – и мутации, и нарушения иммунного ответа.
Первые симптомы болезни Верльгофа возникают после проведения вакцинаций, приема различных медикаментов, перенесенных инфекционных заболеваний (вирусных, бактериальных), воздействия низких или высоких температур на ребенка. Патогенетических механизмов развития патологии несколько:
- В организме начинают образовываться антитела к собственным тромбоцитам, которые на мембране последних формируют комплекс антиген-антитело и разрушают данные клетки крови.
- Параллельно нарушается процесс созревания тромбоцитов в кроветворных органах, так антитела воздействуют не только со зрелыми клетками, но и повреждают мегакариоцитарный росток.
- Происходит существенное сокращение продолжительности существования тромбоцитов: в норме они живут 10-12 дней, при пурпуре – всего 1-2 дня.
- Недостаток питания (доставка питательных веществ – важнейшая функция тромбоцитов) приводит к истончению эндотелиального слоя сосудов, его повышенной проницаемости, что является причиной спонтанных кровотечений.
- Из-за несостоятельности тромбоцитов увеличивается длительность кровотечения, что может привести к летальному исходу.
Тромбоцитопеническую пурпуру классифицируют следующим образом:
- Тип заболевания – приобретенный или наследственный.
- Форма патологии:
- Неиммунная
- Иммунная.
- Периоды болезни:
- Кризис, который может протекать в легкой, средней или тяжелой форме
- Клиническая ремиссия
- Клинико-лабораторная ремиссия.
- Течение заболевания: острое или хроническое (редко или часто рецидивирующее, самое тяжелое – непрерывно-рецидивирующее).
- Наличие осложнений или их отсутствие.
Клиническая картина и диагностика
Для тромбоцитопенической пурпуры характерны следующие симптомы:
1. Кровоизлияния в кожу и подкожную клетчатку, в слизистые внутренних органов, в плевральную полость, в капсулу суставов. Они отличаются от обычных гематом по следующим характеристикам:
2. Произвольно возникающие кровотечения: чаще всего из десен, носа, реже – из слизистых ЖКТ или мочевыделительной системы. Особенно опасны менструальные кровотечения – они длятся дольше обычного и очень обильны.
Диагностика болезни Верльгофа у детей проводится на основании данных анамнеза, клинической картины, физикальных и лабораторных обследований. Из-за нарушения проницаемости и ломкости сосудов у таких пациентов определяются положительные эндотелиальные пробы:
В общем анализе крови при болезни Верльгофа наблюдается тромбоцитопения, при микроскопическом исследовании визуализируются тромбоциты гигантских размеров. При исследовании красного костного мозга диагностируется значительное увеличение количества мегакариоцитов, промегакариоцитов и мегакариобластов. Однако процессы отшнуровки тромбоцитов резко снижены.
Исследование процессов свертываемости показывают снижение ретракции кровяного сгустка и удлинение времени кровотечения по Дюке.
Лечение болезни Верльгофа
Чтобы максимально уменьшить вероятность возникновения травмы, маленькому пациенту назначают строгий постельный режим. Особых указаний к питанию не существует, однако пища должна содержать достаточное количество кальция и белка.
Медикаментозное лечение болезни Верльгофа у детей заключается в применении глюкокортикостероидов (преднизолон), в случае его неэффективности назначают иммунодепрессанты. Для повышения уровня тромбоцитов используется антирезусный иммуноглобулин и производные интерферона.
Если консервативное лечение неэффективно выполняют спленэктомию. С гемостатической целью местно можно применять гемостатическую губку, кислоту аминокапроновую, внутривенно или внутримышечно вводятся дицинон, тугина. При кровотечениях, угрожающих жизни пациента, проводят переливание тромбоцитарной массы.
В данный отрезок времени тромбоцитопеническая пурпура является неизлечимой патологией, поэтому нельзя говорить, что существуют осложнения после болезни Верльгофа. Эти состояния скорее сопровождают заболевание. Особо опасными считаются:
- Желудочно-кишечные кровотечения.
- Кровоизлияние в мозг.
- Легочное кровотечение.
- Метроррагия.
Лечение данных состояний проводится в условиях стационара в отделении реанимации и с помощью мощнейших кровоостанавливающих препаратов.
Идиопатическая тромбоцитопеническая пурпура у детей
Дата добавления: 2014-10-06 | Просмотров: 1
Патофизиологическая классификация:
I. Повышенное разрушение тромбоци-тов (нормальное или повышено количество мегакариоцитов в костном мозге).
II.Нарушение распределения тромбоцитов.
III. Снижение продукция тромбоцитов: дефицит тромбоцитопоэза (снижение или отсутствие мегакараиоцитов в к/м.)
ИТП характеризуется:
• тромбоцитопенией - менее 100. 000 /мм3
• снижением продолжительности жизни тромбоцитов
• наличием антитромбоцитарных антител в плазме
• повышение мегакариоцитов в костном мозге
• острая форма - уровень тромбоцитов нормализуется к 6 месяцам от начала заболевания и обострение возникает редко
• хроническая форма - уровень тромбоци- тов снижен свыше 6 месяцев от начала заболевания
• рецедивирующая форма - уровень тром-боцитов снижается, после достижения нормального уровня.
Частота ИТП неизвестна, так как заболевание часто транзиторное однако предположительно 1 на 10.000 детского населения в год.
Клиника:
1. Возраст: часто ИТП возникает от 2 лет до 8.
Дети с возрастом менее 2 лет имеют следующие клинические признаки:
• более резкое начало заболевания
• более тяжелое клиническое течение
• уровень тромбоцитов менее 20.000/мм3
• плохой ответ на лечение
• высокая частота хронизации процесса до 30 %.
2. Пол. равномерное распределение.
3. Предрасполагающие факторы:
• инфекции за 3 недели до первых проявлений у 50 - 80 % больных.
4. Симптомы: петехии, пурпура и экхимозы (петехиально - пятнистый типкровоточивости).
5. Кожа: сыпь появляется на передней поверхности. ребра, плечи, ноги и руки.
Петехии могут возникать в области конъюктивы, на слизистой щек, мягком небе. Могут возникать кровотечения из носа, десен, жкт и почек (редко).
Могут быть обильные маточные кровотечения.
Редко мелена.
а) ЦНС: серьезное осложнение и проявляется головной болью и головокружением и острым кровотечением в другом месте
• кровоизлиянием в склеры
• в среднее ухо нечасто, приводит к нарушению слуха.
• Селезенка пальпируется редко, приблизительно у 10 % больных.
• ЛАП нехарактерна (шейная - вирусные инфекции).
Лабораторная диагностика ИТП у детей:
1. Уровень тромбоцитов: всегда менее 100.000 / мм 3 и часто менее 20. 000 / мм 3 у пациентов с тяжелыми генерализованными геморрагическими проявлениями.
2. Средний объем тромбоцитов повышен ( в норме 8,9 мкм).
3. Формула крови - без изменений. При наличии активной инфекции - нейтрофиллез, лимфоцитоз.
У 25 % умеренная эозинофилия
анемия выявляется только при тяжелых кровотечениях.
Костный мозг: повышено количество мегакариоцитов, часто за счет незрелых и отсутствием отшнуровки тромбоцитов.
Нормальный эритроидный и миелоидный ростки.
Может быть повышено количество эозинофилов.
Эритроидная гиперплазия возникает при кровотечениях.
Коагулограмма: время кровотечения обычно нарушено.
Ретракция кровяного сгустка нарушена.
Со стороны вторичного гемостаза изменений нет.
Классификация тромбоцитопений в зависимости о размера тромбоцитов:
• Макротромбоциты . ИТП, ДВС, синдром Бернара - Сулье, аномалия Мея - Хегглина, синдром Альпорта. Различные мукополисахаридозы, синдром серых тромбоцитов.
• Нормальный размер . при гипоцеллюлярном костном мозге и при злокачественном поражении.
• Микротромбоциты: синдром Вискотта - Олдрича. ТАР - синдром, ЖДА и болезни накопления.
Лечение ИТП:
Не показано лечение ИТП, если уровень тромбоцитов 35. 000 и более.
Для предупреждения меноррагий у девочек используются прогестероны.
Стероидная терапия .
Действие: а) ингибирует фагоцитоз антителсвязанных тромбоцитов в селезенке и увеличивает длительность жизни тромбоцитов.
б) улучшает резистентность капиляров в) ингибирует продукцию АТ к тромбоцитам.
• кровотечения из слизистых
• экстенсивная пурпура в виде синяков на голове и шее
• прогрессирование пурпуры
• персистирующая тромбоцитопения (свыше 3 недель)
• рецидив тромбоцитопении
• уровень тромбоцитов менее 30. 000 / мм3.
Доза и длительность:
• а) преднизолон в дозе 1-2 мг/кг/сутки.
Доза и длительность:
а) - 3 недели независимо от уровня тромбоцитов и отменяется не считаясь с ответом в течение 1 недели.
б) в тяжелых случаях солу-медрол 500 мг/ м2/день 5 дней, приводит к быстрому ответу, чем обычные дозы ГКС.
в) если нет ответа на ГКС или ответ непродолжительный, после отмены ГКС, можно рекомендовать повторный курс через 4 недели, после окончания
г) пролонгированная терапия ГКС не показана, т. к. большие дозы ГКС или пролонгированная терапия могут вызывать депрессию продукции тромбоцитов.
В/в высокодозное введение иммуно-глобулина гамма.
Действие:
1. Блокада Fc рецепторов ретикулоэндотелиальной системы.
2. Снижает синтез аутоантител.
3. Защищает тромбоциты и/или мегакариоциты от АТ.
4. Снижает клиренс вирусных инфекций путем инфузии специфических АТ .
Показания при острой ИТП:
а) детям с неонатальной симптоматической пурпурой и до 2 - х лет, у которых отмечается резистентность к стероидной терапии
б) как альтернатива ГКС терапии.
Дозы:
а) острая ИТП: общая доза 2 гр/кг тела в день в следующих режимах: 0,4 гр/кг в день - 5 дней или 1 гр/кг в день 2 дня.
Детям до 2 - х лет рекомендуется лучше проводить терапию по 0,4 гр/кг в день в связи с лучшей переносимостью.
б) хроническая ИТП: 1 гр/кг в день 2 дня или 0,4 гр/кг в день в зависимости от ответа (минимальный уровень тромбоцитов более 30 000 /мм3).
Дозы: хроническая ИТП: применение ГКС - альтернативное лечение.
Ответ: 80 % острой ИТП отвечает изначально.
Токсические эффекты:
а) анафилаксическая реакция связана на введение IgA, который в незначительном количестве присутствует
б) головная боль возникает у 20 % больных (в тяжелых случаях дексаметазон 0,15 - 0,3 мг/кг в/в)
в) температурная реакция у 1 - 3 % больных, профилактика ацетаменофен в дозе 10 - 15 мг/кг каждые 4 часа
д) ВИЧ, инфицирование посттрансфузионными гепатитами
е) Кумбс - позитивная гемолитическая анемия.
Комбинированная терапия ГКС и в/в иммуноглобулином. Показана пациентам с уровнем тромбоцитов менее 30.000/мм3 с кровоточивостью из слизистых
Экстенсивными петехиями. Пурпурой и экхимозами на коже с симптомами или признаками внутричерепного кровоизлияния или внутреннего кровотечения. Высокодозная терапия солу-медролом может быть использована в экстеренных случаях 500 мг/м2.
Анти - резус Д иммуноглобулин действие блокада Fc-рецепторов. Повышает уровень тромбоцитов через 48 часов. Хорошо отвечают пациенты без спленэктомии.
Доза 40 - 50 мкгр/кг в/в 3-5 минут. повторять через каждые 3 - 8 недель до повышения уровня тромбоцитов свыше 30 .000 / мм3.
– озноб
– головная боль
– снижение гемоглобина и гематокрита, что связано гемолизом.
Лекция №1 10. 02. 2009 «Вводная»
^ ТРОМБОЦИТОПЕНИЧЕСКАЯ ПУРПУРА
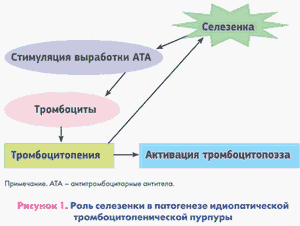
Тромбоцитопеническая пурпура (идиопатическая, приобретенная) - сборная группа заболеваний, объединяемая по принципу единого патогенеза тромбоцитопении укорочения жизни тромбоцитов, вызванного наличием антител к тромбоцитам или иным механизмом их лизиса.
Различают
- аутоиммунную
- гаптеновую иммунную тромбоцитопению
В свою очередь аутоиммунная тромбоцитопения может быть как идиопатической, первичной, так и вторичной.
Идиопатическая тромбоцитопеническая пурпура (ИТП) — заболевание, которое наиболее часто (в 40% случаев) является причиной геморрагического синдрома.
Этиология
Этиология данного заболевания точно не установлена. В детском возрасте развитие ИТП чаще наблюдается после перенесенного инфекционного заболевания, особенно вирусного (грипп, корь, краснуха, ветряная оспа и др.), вакцинации, персистенции вирусов Эпштейн-Барра, цитомегаловируса, парвовируса В19 и т. д.
В последние годы получены убедительные данные о роли Helicobacter pylori инфекции в развитии ИТП.
Некоторые лекарственные препараты могут вызывать развитие ИТП, в частности — хинидин, соли золота, антибиотики, нестероидные противовоспалительные средства, каптоприл, гепарин, салициловая кислота и др.
Классификация
По характеру течения выделяют следующие формы ИТП:
1. острые (продолжающиеся менее 6 месяцев)
· с редкими рецидивами
· с частыми рецидивами
· непрерывно рецидивирующее течение
По периоду болезни выделяют:
1. обострение (криз)
2. клиническую ремиссию (отсутствие каких-либо проявлений геморрагического синдрома при сохраняющейся тромбоцитопении)
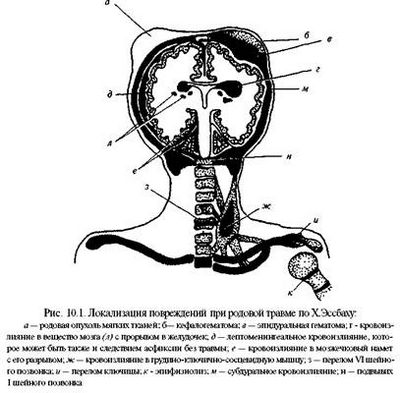
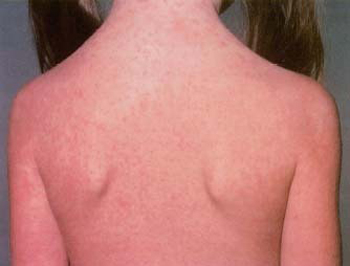
• появление на коже и слизистых оболочках множественных высыпаний:
• в виде мелкоточечных кровоизлияний и синяков,
• возникающих спонтанно или под влиянием легких ушибов, давлений.
• При этом одни геморрагии исчезают, но появляются новые.
• повышенная кровоточивость десен,
• носовые кровотечения
• у девушек наблюдаются длительные маточные кровотечения.
^ Физикальные данные:
• При общем осмотре:
• на коже обнаруживаются геморрагические пятна
• пурпурного, вишнево-синего, коричневого и желтого цвета.
• главным образом на передней поверхности туловища, в местах давления на кожу пояса, подтяжек, подвязок.
• можно видеть кровоизлияния на лице, конъюнктивах, губах, в местах инъекций.
• Петехиальные высыпания обычно возникают на передней поверхности голеней.
• При обследовании сердечно-сосудистой, дыхательной и пищеварительной систем характерных для тромбоцитопенической пурпуры изменений не отмечается.
Дополнительные исследования
Общий анализ крови. как правило, не изменен. Иногда при интенсивной кровопотере наблюдается постгеморрагическая анемия и увеличение количества ретикулоцитов.
Главным диагностическим признаком является тромбоцитопения. Обычно тромбоцитопеническая пурпура возникает при снижении числа тромбоцитов ниже 5О&109/л.
Часто обнаруживается увеличение размеров кровяных пластинок, их пойкилоцитоз, появление малозернистых "голубых" клеток.
Нередко наблюдаются нарушения функциональной активности тромбоцитов в виде уменьшения их адгезии и агрегации.
В пунктате костного мозга:
- у большинства больных отмечается увеличенное число мегакариоцитов, ничем не отличающихся от обычных.
- при обострении болезни их количество временно снижается. В тромбоцитах и мегакариоцитах снижено содержание гликогена, нарушено соотношение ферментов.
• Существенное значение в диагностике геморрагических диатезов принадлежит исследованию состояния гемостаза.
Д и а г н о с т и к а. Диагноз тромбоцитопенической пурпуры основывается на наличии:
• характерной клинической картины петехиально-пятнистого типа геморрагий
• в сочетании с носовыми и маточными кровотечениями,
• выраженной тромбоцитопении,
• повышенной ломкости капилляров и возрастании длительности кровотечения.
Диф.диагностика
Дифференциальный диагноз проводится со следующими заболеваниями:
- миелодиспластический синдром,
- ВИЧ-инфекция,
- вирусные инфекции (CMV, EBV, парвовирус В19)
Консервативное лечение - назначение преднизолона в начальной дозе 1 мг//кг/сут.
При недостаточном эффекте дозу увеличивают в 2-4 раза (на 5-7 дней). Продолжительность лечения 1-4 мес в зависимости от эффекта и его стойкости. О результатах терапии свидетельствует прекращение геморрагии в течение первых дней.
ИДИОПАТИЧЕСКАЯ ТРОМБОЦИТОПЕНИЧЕСКАЯ ПУРПУРА
Читайте также:
В основе идиопатической тромбоцитопенической пурпуры
лежит повышенное разрушение тромбоцитов макрофагами селезенки, что связано с фиксацией на поверхности тромбоцита антител (IgG), продуцируемых, возможно, лимфоидной тканью селезенки больных и направленных против антигенов собственных тромбоцитов, в результате чего резко укорачивается продолжительность жизни тромбоцитов (до нескольких часов вместо 7 — 10 дней в норме). В ответ на усиленное разрушение тромбоцитов происходит компенсаторное повышение их продукции в костном мозге в несколько раз. Об этом свидетельствует увеличение в костном мозге количества мегакариоцитов и отсутствие вокруг них тромбоцитов, что говорит о повышенном выходе их в кровяное русло (но не о недостаточной их отшнуровке). Идиопатической тромбоцитопенической пурпурой страдают чаще всего женщины молодого и среднего возраста.
Клиническая картина. Проявления болезни определяются геморрагическим синдромом. Как правило, болезнь течет волнообразно: «спокойные» периоды прерываются обострениями, во время которых геморрагический синдром рецидивирует (или усиливается), что сопровождается падением количества тромбоцитов в периферической крови.
На I этапе диагностического поиска можно получить информацию о жалобах больного на появление кожных геморрагии и кровотечений из слизистых оболочек. Кожные геморрагии возникают после небольших травм или же спонтанно и локализуются чаще всего на передней поверхности туловища и на конечностях (чаще — на внутренней поверхности). В местах инъекций лекарственных препаратов могут быть более крупные кровоизлияния. Больные отмечают также кровоточивость десен, носовые кровотечения. После экстракции зуба кровотечения возникают сразу. Реже у больных возникают кровохарканье, кровотечения из пищеварительного тракта, гематурия. Женщины отмечают маточные кровотечения или же более обильные и длительные менструации. Часть больных могут сообщить, что у них ранее при исследовании крови отмечалась тромбоци-топения, причем периоды усиления кровоточивости сопровождались более выраженным снижением количества тромбоцитов. Наконец, больные могут сообщить об успешном лечении кортикостероидными гормонами (преднизолон), что приводило к уменьшению кровоточивости и увеличению количества тромбоцитов. Некоторым больным ранее предлагалась спленэктомия.
На II этапе диагностического поиска в период обострения заболевания можно обнаружить пятнисто-петехиальный тип кровоточивости — расположение геморрагии на передней поверхности туловища и конечностях, причем давность геморрагии различная — наряду с темно-синими отмечаются багровые, зеленоватые и желтые пятна. Положительными являются пробы на ломкость капилляров (симптомы щипка и жгута). Со стороны внутренних органов изменений обычно не наблюдается, однако у части больных отмечается увеличение селезенки, особенно, если тромбо-цитопения сочетается с гемолитической анемией. Увеличение печени не-
свойственно тромбоцитопении. У некоторых больных в период обострения болезни могут незначительно увеличиваться лимфатические узлы, особенно в области шеи, появляется субфебрильная температура тела.
Решающим является III этап диагностического поиска, во время которого выясняют природу кровоточивости. Прежде всего отмечается увеличение времени кровотечения, а также тромбоцитопения, вплоть до полного исчезновения тромбоцитов из периферической крови. Ретракция кровяного сгустка на высоте тромбоцитопении отсутствует. При числе тромбоцитов, превышающем 5010 9 /л, геморрагический синдром наблюдается редко. Отмечаются изменения формы тромбоцитов (большой величины, атипичной формы и со скудной специфической зернистостью).
Показатели коагуляционного гемостаза не изменены (протромбино-вый индекс, активированное частичное тромбопластиновое время).
Содержание эритроцитов и гемоглобина может быть нормальным. Лишь при частых кровотечениях наблюдается постгеморрагическая анемия. Увеличение ретикулоцитов в крови зависит от интенсивности крово-потери. Содержание лейкоцитов у большинства больных нормальное.
В костном мозге у большинства больных увеличено количество мега-кариоцитов, преобладают молодые формы.
Диагностика. Распознавание болезни основывается на наличии пете-хиально-пятнистого типа кровоточивости в сочетании с тромбоцитопенией (не связанной с определенными причинами — инфекция, прием лекарственных средств), нормального или повышенного количества мегакариоци-тов в костном мозге и отсутствии отшнуровки тромбоцитов. Важное значение в диагностике имеет положительный эффект от приема преднизолона.
При дифференциальной диагностике следует исключить гемобласто-зы, В12-дефицитную, гемолитическую анемии (болезнь Маркиафавы — Микели) и апластическую анемию. Следует также иметь в виду, что аутоиммунная тромбоцитопения может явиться дебютом системной красной волчанки.
Идиопатическую тромбоцитопеническую пурпуру (аутоиммунную) следует отличать от иммунной (гетероиммунной) тромбоцитопении, возникающей после перенесенной вирусной инфекции или приема некоторых лекарственных препаратов. Гетероиммунные тромбоцитопении обычно остро возникают у детей и лиц пожилого возраста. После отмены препарата количество тромбоцитов постепенно восстанавливается. Явления кровоточивости обычно выражены незначительно. В последующем тромбоцитопения не возникает в отличие от аутоиммунной тромбоцитопенической пурпуры, имеющей хроническое течение.
Лечение. Патогенетическая терапия аутоиммунной тромбоцитопенической пурпуры складывается из применения глюкокортикостероидных гормонов, спленэктомии и назначения иммунодепрессантов (цитостатичес-ких). Лечение начинают с назначения преднизолона из расчета 1 мг на 1 кг массы тела с последующим снижением дозы и постепенной отменой препарата после нормализации количества тромбоцитов и ликвидации клинических и лабораторных признаков заболевания. В ряде случаев один такой курс может привести к длительной ремиссии (и даже окончательному излечению). Однако чаще после полной отмены преднизолона или даже при попытке снижения дозы наступает рецидив, требующий возврата к исходным дозам.
При неполном и нестабильном эффекте лечения преднизолоном (обычно через 3 — 4 мес от начала терапии) возникают показания к спленэктомии или назначению иммунодепрессантов. Спленэктомия дает положительный эффект в 80 % случаев. Результаты спленэктомии лучше тогда, когда нормализация тромбоцитов наступала от приема небольшой дозы преднизоло-на. В дальнейшем в зависимости от эффекта спленэктомии проводят курсы преднизолона существенно меньшими дозами, нежели до операции. Однако у части больных спленэктомия не дает отчетливого эффекта и тогда назначают цитостатические препараты — азатиоприн (по 2 —3 мг на 1 кг массы тела в сутки) или циклофосфан (по 200 — 400 мг/сут) в течение 3 — 5 мес.
В последнее время появились данные об эффективности плазмафере-за, во время которого из крови удаляются аутоантитела, обусловливающие гибель тромбоцитов.
Кровотечения останавливают с помощью самых различных гемостати-ческих средств (гемостатическая губка, тампонада с аминокапроновой кислотой). Гемотрансфузии у больных иммунными тромбоцитопеническими пурпурами проводятся только по жизненным показаниям следует переливать отмытые и индивидуально подобранные эритроциты.
Источники:
, , ,
Следующие статьи:
19 апреля 2024 года
Комментариев пока нет!

 Можно ли ацикловир ребенку 2 лет
Можно ли ацикловир ребенку 2 лет Ацикловир таблетки при ветрянке у ребенка
Ацикловир таблетки при ветрянке у ребенка Адресная помощь детям больным лейкозом
Адресная помощь детям больным лейкозом Можно ли мазать ацикловир детям до года
Можно ли мазать ацикловир детям до года Можно ли ацикловир ребенку до года
Можно ли ацикловир ребенку до года Как часто детям можно давать ацикловир
Как часто детям можно давать ацикловир