Доза ацикловира для детей до года
Вирус простого герпеса у детей: симптомы, лечение, причины, признаки
Человеческим патогеном является вирус простого герпеса (ВПГ) 1-го и 2-го типов (ДНК-вирусы).
Эпидемиология вируса простого герпеса у детей
Заражение предполагает тесный контакт со слизистыми оболочками или пораженным кожным покровом.
Зараженность взрослого населения вирусом простого герпеса 1-го типа составляет примерно 70—90 %. Антитела к ВПГ 1 могут оказывать протективное действие и против ВПГ 2.
Первичная инфекция ВПГ 2 возникает при половом контакте. В результате этого в большинстве случаев возникает локальный herpes genitalis или латентная инфекция. Примерно у 1 % беременных имеется рекуррентный herpes genitalis.
Инфекции, связанные с ВПГ, у новорожденных встречаются редко (от 1:2000 до 1:3000 среди всех живорожденных).
Риск возникновения инфекции у новорожденного ребенка, связанной ВПГ 2, зависит от стадии заболевания матери:
Симптомы и признаки вируса простого герпеса у детей
Симптомы перинатальной/постиатальной инфекции . выделяют три варианта течения:
Диссеминированная инфекция (примерно у 30 % ВПГ-инфицированных новорожденных):
Энцефсыи т (у 30 % ВПГ-инфицированных новорожденных):
ВПГ-инфекция слизистых оболочек и кожного покрова с поражением кожи, глаз и/или полости рта (примерно у 40 % ВПГ-инфицированных новорожденных):
Симптоматика в случае внутриутробного инфицирования/врожденной инфекции:
Очень тяжелые, прогностически неблагоприятные внутриутробные инфекции встречаются редко.
Везикулярная сыпь с рождения, гидроцефалия, хориоретинит, микрофтальмия.
Субклинические инфекции: До сих пор неизвестно, существуют ли субклинические ВПГ-инфекции у новорожденных. Тактический вопрос возникает в ситуации, когда, например, в ликворе абсолютно бессимптомных новорожденных методом ПЦР обнаруживаются признаки ВПГ. Пока данная ситуация проясняется, эти новорожденные должны наблюдаться и получать терапию как при наличии у них ВПГ-инфекции.
Диагностика вируса простого герпеса у детей
Клиническое предположение возникает в случае появления симптомов сепсиса со значительным повышением активности трансаминаз и/или нарушениями в системе свертывания крови.
Выявление вируса в содержимом пузырьков, препаратах из лейкоцитной пленки или мазках со слизистых оболочек (конъюнктивы или носоглотки), а также в ликворе методом ПЦР. Культуру ВПГ в ликворе при энцефалите удается получить только в 40 %. ПЦР чувствительнее культуры. Инфекция подтверждается положительной ПЦР или получением культуры вируса.
Выявление антител посредством РСК, методом непрямой иммунофлуоресценции или обнаружение IgM методом ELISA в начале заболевания является слабо чувствительным, соответственно, на данном этапе эти тесты не выполняются. В случае энцефалита примерно через 10 дней определяются образованные интратекально ВПГ-специфические олигоклональные антитела.
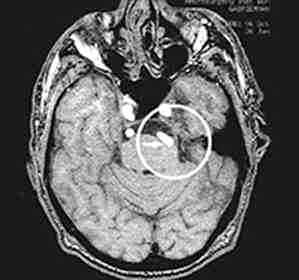
Исследования, позволяющие получить изображение (УЗИ, МРТ): картины изолированного поражения височных долей, типичной для детей более старшего возраста, ожидать не приходится, в большинстве случаев имеет место диссеминированный энцефалит.
Профилактика вируса простого герпеса у детей
Родоразрешение путем кесарева сечения:
Сложным является принятие решения в случае преждевременных родов. Возможные опции:
Беременные с генитальной ВПГ-инфекцией (первичной или вторичной) с 36 недель беременности должны пройти курс лечения ацикловиром в дозе 1200 мг/сутки на 3 введения (возможно снижение на этом фоне частоты кесарева сечения).
Бессимптомное выделение вируса встречается примерно у 2 % женщин с возвратным генитальным герпесом, при этом риск инфицирования новорожденных составляет менее 3 %. Таким образом, общий риск инфицирования новорожденных от беременных с рекуррентным генитальным герпесом составляет < 1:2000. В целом это не является показанием для проведения кесарева сечения.
Выделение культуры ВПГ у беременных не является прогностически значимым в плане ведения родов, поэтому данная методика вышла из употребления.
Матерей, выделяющих вирус, а также инфицированных новорожденных изолируют.
В случае рекуррентных инфекций (Herpes labialis, Herpes genitalis) распространение вируса необходимо предупреждать с помощью профилактических мероприятий, таких как дезинфекция рук, защита пораженных участков кожи (лицевая маска). Кормление матери грудью разрешается с соблюдением всех мер предосторожности, при условии того, что у нее отсутствуют поражения сосков молочных желез.
Лечение вируса простого герпеса у детей
Принципиально важным является незамедлительное начало терапии в случае любого подозрения на ВПГ-инфицирование (это улучшает прогноз).
Можно использовать ацикловир или видарабин. Обе субстанции эффективны в равной степени. По причине меньшей токсичности и объема раствора предпочтение отдается ацикловиру.
Доза ацикловира: 60 мг/кг/сутки на 3 введения, длительность терапии 14—21 день (21- в случае ВПГ-сепсиса). Недоношенным новорожденным с ограниченной функцией почек: 40 мг/кг/день на 2 введения (60 мг/кг/сутки, по данным одного, ставшего уже историческим, исследования были эффективнее чем 30 мг/кг/сутки при ВПГ-сепсисе и ВПГ-энцефалите).
Прогноз вируса простого герпеса у детей
При диссеминированной ВПГ-инфекции летальность снижается от более чем 90 % без лечения почти до 40 % на фоне терапии. Отдаленные результаты, однако, пока еще не известны. Высок риск задержки психомоторного развития.
Без лечения 2/3 новорожденных с ВПГ-энцефалитом умирают. У выживших детей имеется тяжелое психомоторное повреждение с наличием микроцефалии, тетраспастического пареза, хориоретинита, тугоухости. На фоне терапии ацикловиром или видарабином выживают 90 % новорожденных, 30—40 % этих детей в последующем развиваются нормально. Однако в отдаленном периоде симптоматика может прогрессивно ухудшаться.
Изолированные поражения кожи, глаз или полости рта в прогностическом плане являются более благоприятными.
Несмотря на адекватную терапию, рецидивы везикулярной сыпи в течение первого года жизни встречаются очень часто. При этом известно лишь о течении внешне проявляющихся локальных ВПГ-инфекций, летальность при которых невелика (примерно 7 %), но относительно отдаленный прогноз кажется сомнительным, так как у многих из этих детей, особенно при частых рецидивах, в возрасте от 6 месяцев возникает задержка психомоторного развития. При необходимости эти грудные дети получают терапию ацикловиром 900 мг/м 2 /сутки на протяжении 6 месяцев.
Известны сходные с острым прогрессивным инфекционным энцефалитом ЦНС-рецидивы, лечение которых всегда проводится ацикловиром. Эффективность адьювантной терапии глюкокортикостероидами в настоящее время подвергается дискуссии.
Менингит
Менингит – это болезнь, опасная для жизни, которая вызывается инфекцией и заключается в том, что в оболочках покрывающих сверху головной и спинной мозг развивается воспалительный процесс. Хоть страдает еще не сам мозг (воспаление вещества мозга будет носить название «энцефалит»), тем не менее, на поражение своего «покрытия» он реагирует отеком, выраженном в разной степени. И вот этот отек и является основной причиной жизнеугрожающих симптомов и может привести к смерти больного.
Для того чтобы понять, откуда появляется менингит, приведем ниже его классификацию.
Виды менингита
По характеру изменений в спинномозговой жидкости менингит бывает:
Серозным менингит называют, когда при анализе спинномозговой жидкости, взятой при люмбальной пункции (на сегодня это единственный метод, который позволяет подтвердить диагноз), оказывается, что большинство клеток в ней являются лимфоцитами. То есть, лаборант, на основании анализа ликвора под микроскопом, дает ответ, что в жидкости присутствует, например, 100 клеток (норма у взрослых – 10 клеток в 1 микролитре), из них 60% - лимфоциты. На основании таких данных и ставится диагноз «серозный менингит».
Чаще этот вид менингита вызывается вирусами, но причиной его могут быть и некоторые бактерии (туберкулезная палочка, лептоспира), грибы.
Гнойный менингит имеет противоположную картину ликвора – большинство клеток будет представлено нейтрофилами.
Диагноз «менингит» ставится только на основании наличия повышенного количества нейтрофильных лейкоцитов и лимфоцитов. Если в анализе будет обнаружено много эритроцитов, то это – не менингит, а один из видов инсульта, который называется субарахноидальным кровоизлиянием.
По особенностям возникновения менингит делят на первичный и вторичный. Первичный – это такой, когда микроб сразу попал на мозговые оболочки (это может быть при менингококковой, пневмококковой, гемофильной, герпетической инфекциях), вторичным же называют воспаление оболочек, которое возникло как осложнение каких-то других заболеваний. Например, вторичный гнойный менингит может развиться при пневмонии, сепсисе, гнойных воспалениях в полости черепа (отиты, фронтиты, гаймориты, остеомиелит костей черепа и даже кариозные зубы). А вторичный серозный менингит может стать осложнением таких заболеваний, как лептоспироз, корь, краснуха, ветряная оспа, паротит и другие.
Причины
Менингит появляется у человека при попадании к нему микроба, способного проникнуть через защитные барьеры мозга, от другого человека различными путями: воздушно-капельным, через грязные руки и пользование общими предметами гигиены, половым путем, от матери к ребенку во время беременности и родов. Чтобы микроб проник именно на мозговую оболочку (сейчас речь идет о первичном менингите), нужны условия – сниженный иммунитет или недостаточное кровоснабжение в мозге.
Чтобы заболел маленький ребенок, возбудителю не надо быть представленным каким-нибудь особенно агрессивным микробом. Достаточно того, что малыш имеет еще «необученный» иммунитет. А если он еще и родился недоношенным, имеет внутриутробную или родовую патологию мозга (ДЦП, перинатальное гипоксическое поражение мозга, кисты мозга из-за внутриутробной TORCH-инфекции), то шансы «подхватить» инфекцию (от здоровых носителей бактерий и от больных любым способным к передаче микробом) возрастают в разы.
Взрослые реже болеют менингитом, так как у них иммунитет уже наработан, и против многих микробов, которые могли бы вызвать заболевание, уже существуют антитела. Возрастают шансы при снижении иммунной защиты при приобретенном иммунодефиците, алкоголизме, после тяжелых болезней, в случае плохого кровоснабжения мозга при атеросклерозе сосудов мозга и других болезнях, когда кровообращение страдает.
В случае вторичного поражения оболочек гнойным процессом шансы почти равны у всех возрастных категорий. Больше рискуют «заполучить» такой гнойный менингит люди, у которых вследствие каких-то заболеваний уха, носа, придаточных пазух носа или костей черепа постоянно отмечается ликворея – истечение спинномозговой жидкости через нос или ухо. В случае вторичного гнойного воспаления оболочек предупредить заболевание можно, если вовремя и адекватно лечить отит, синусит, остеомиелит костей черепа и нижней челюсти, заболевания зубов, не допускать проникающих ранений полости черепа.
Как проявляется менингит
Менингит симптомы имеет специфические, тем не менее, есть некоторые другие заболевания, которые могут проявляться таким же образом. Поэтому в случае, если вы заметите совпадение своих признаков с описанными, срочно обращайтесь к врачу.
До появления симптомов собственно менингита (если это - вирусный менингит) могут быть такие проявления: насморк, кашель, першение в горле и другие симптомы простудного заболевания, может быть даже понос и рвота, которые человек может связать с приемом некачественной или сомнительной пищи. Также вначале заболевания может появиться сыпь, характерная для кори, краснухи или ветрянки.
Если менингит является осложнением синуситов, отитов, остеомиелита костей черепа или пневмонии, то вначале будут отмечаться проявления этих болезней: сонливость, вялость, боль в месте проекции пазухи (например, в подглазничной области при гайморите, в области над бровями – при фронтите, в области нижней челюсти – при ее остеомиелите). Также будет повышена температура тела, а при синуситах и отитах может быть выделение желтого, бело-желтого или желто-зеленого отделяемого из ушей или носа. При пневмонии будет отмечаться кашель, тошнота, сонливость, боль в груди или одышка.
Сам же менингит симптомы имеет следующие:
- Головная боль. Ее особенность в том, что она очень интенсивная, распирающего характера. Она может разбудить среди ночи, ненадолго снимается обезболивающими препаратами (Анальгин, Ибупрофен, Диклофенак, Кетанов). Локализуется боль в области висков, лба, иногда – всей головы. Боль в голове – обязательный симптом менингита. Очень редко бывает так, что вместо нее присутствует интенсивная боль в спине, особенно ее поясничном отделе. Но боль эта должна быть на фоне повышенной (обычно до высоких цифр) температуры тела
- Высокая температура. Реже, обычно при туберкулезном менингите, температура не повышается выше 38 градусов
- Тошнота, рвота, которые возникают внезапно, независимо от приема пищи, после рвоты легче не становится
- Частыми, но не обязательными симптомами являются:
- Светобоязнь
- Неприятные ощущения, которые возникают, когда кто-то или что-то просто касается кожи боль может вызвать более сильное прикосновение
- Головокружение.
- Сыпь. В случае, если это - вирусный менингит, то сыпь обычно представлена красными пятнами разных размеров, которые при надавливании стеклом исчезают. Надо сказать, что если сыпь без головной боли, даже если и на фоне высокой температуры, то это – не обязательно менингит. Это может быть корь, краснуха, энтеровирусная инфекция, а если пятна темные и при надавливании стеклом не исчезают, то это – признак менингококковой инфекции, которая, даже и не осложненная менингитом, является опасной для жизни
- Вялость, сонливость. Эти симптомы могут быть выражены до такой степени, что больного иногда невозможно разбудить
- Судороги у взрослых или у детей – на фоне невысокой температуры
- Не всегда больной сонлив, иногда до этого он мог жаловаться на головную боль, а затем он мог стать неадекватным – перестать узнавать родных или ориентироваться, выражать агрессию, видеть галлюцинации и высказывать бредовые идеи.
Признаки менингита у детей младшего возраста немного отличаются. Так, малыш до трех лет не всегда пожалуется на головную боль, но родители могут отметить, что его стало трудно разбудить или он ведет себя неадекватно. Он может лечь на бок, запрокинув голову и поджав к себе ноги, может монотонно плакать или кричать, при этом, если вы захотите взять его на руки, он воспротивится этому, станет сильнее кричать. У детей младше года, у которых еще имеется большой родничок, отмечается его выбухание, то есть он прощупывается напряженным и выше уровня костей черепа (то, что он пульсирует – нормально). Также для детей более характерны менингиты, при которых имеется сыпь. Поэтому при появлении любой сыпи у малыша, неадекватного поведения, длительного плача, судорожных подергиваний вызывайте врача срочно. Это могут быть признаки менингита у детей.
Как ставится диагноз?
Только на основании люмбальной (поясничной, спинномозговой) пункции, в которой будет повышен уровень белка, положительны – белково-осадочные пробы (Панди, Ноне-Аппельта и другие), снижен уровень глюкозы, а также определяется большее, чем в норме количество лейкоцитов. При этом если повышение уровня этих клеток происходит за счет лимфоцитов, то ставится диагноз «серозный менингит», если – за счет нейтрофильных лейкоцитов, то - «гнойный менингит». Это очень важно, так как менингит лечение основывается на этих данных.
Другие исследования, такие как УЗИ головы, МРТ или компьютерная томография, покажут менингит, только спустя 2 недели от его возникновения. Эти исследования полезны в начальном периоде, чтобы отличить менингит от таких, не менее серьезных заболеваний, как абсцесс головного мозга, инсульт, опухоль мозга, энцефалит.
Кроме того, что берется общий анализ ликвора, его еще отправляют на ПЦР и микробиологические исследования, которые через несколько дней дадут результаты – чем вызван менингит и как его лучше всего лечить.
Как проводится лечение менингита?
Менингит лечение которого зависит не только от того, какой характер имеет ликвор – серозный или гнойный, но и от соотношения воспаления (количества клеток) и уровня сознания.
Так, гнойный менингит вызван почти всегда бактериями. Поэтому до получения бактериологического исследования ликвора, когда врач получит заключение, какой именно бактерией вызвано заболевание, и какой антибиотик сможет с ней справиться, назначаются антибиотики самого широкого спектра в повышенных дозах и только те, которые могут проникать через барьер, защищающий мозг. Это такие лекарства как Цефтриаксон, Цефепим, Цефтазидим, которые часто назначаются в комбинации с Амикацином или Пефлоксацином. Если есть подозрения, что заболевание вызвано пневмококком (именно этот менингит последствия обычно имеет самые тяжелые среди всех гнойных менингитов), то сразу же используются такие антибиотики как Ванкомицин, который сочетают с Пефлоксацином или Цефепимом.
Серозный менингит, в основном, вызван вирусами. Самыми опасными из них являются те, которые вызваны вирусами простого герпеса, вирусом ветряной оспы, цитомегаловирусом Эпштейн-Барр-вирусом. Эти несколько менингитов имеют специальное лечение: внутривенно вводится препарат Ацикловир (Зовиракс, Виролекс), а кроме того, используются специфические иммуноглобулины по схеме. Препарат Ацикловир иногда назначают с самого начала, до получения результатов ПЦР, если имеется тяжелый серозный менингит с нарушением сознания, судорогами, или перед возникновением менингеальных признаков у человека появлялась характерная для герпеса сыпь или был зафиксирован мононуклеоз. Остальные серозные менингиты лечатся назначением интерферонов (Лаферон, Виферон) и иммуноглобулинов (Иммуноглобулин нормальный человеческий).
Кроме антибиотиков или иммунных препаратов назначаются гормоны-кортикостероиды и мочегонные препараты (Диакарб, Манит) для уменьшения отека мозга, проводится терапия нейропротекторами (сернокислая магнезия), противосудорожными лекарствами.
Если серозный менингит был вызван туберкулезной палочкой, проводится лечение специфическими противотуберкулезными антибиотиками.
Какие последствия после перенесенного менингита?
Менингит последствия которого зависят от того, чем он был вызван, в какой организм попал, какого возраста человек и были ли у него хронические заболевания.
 Зачастую менингит проходит как страшный сон и после него остаются только головные боли, связанные с переутомлением и резкой сменой погоды, а также снижение внимания, концентрации и памяти.
Зачастую менингит проходит как страшный сон и после него остаются только головные боли, связанные с переутомлением и резкой сменой погоды, а также снижение внимания, концентрации и памяти.
Но могут быть случаи, когда после менингита остается косоглазие, глухота или слепота, заикание, значительное снижение умственных способностей. Также могут быть нарушения со стороны внутренних органов, связанные с действием того микроба, который вызвал и менингит в том числе.
Самыми опасными считаются менингиты, вызванные (поэтому проводится вакцинация детей от менингита): гемофильной палочкой, менингококком, пневмококком – среди гнойных менингитов. Среди вирусных наиболее опасные те, которые вызваны вирусами группы герпеса. Эти менингиты, даже если вовремя начато лечение, могут заканчиваться смертью. После них зачастую остаются различные неврологические нарушения: косоглазие, парез лицевого нерва, изменения психики, глухота и другие.
Профилактика менингита
Заключается в соблюдении правил личной гигиены, отказе от общения с больным родственниками и друзьями (если это необходимо, надо это делать в марлевой маске).
Вакцинация детей от менингита включает обязательные прививки от вирусов и бактерий, способных болезнь вызвать (но не от всех): от гемофильной инфекции, туберкулеза, от вирусов кори, паротита, краснухи. Есть платные вакцины, которыми можно привить ребенка при желании – от пневмококка и менингококка.
Есть вирусы и бактерии, которые могут вызвать менингит, но от них не разработана профилактика вакцинами, так как они неспособны выработать длительный иммунитет.
Видео по теме
Парацетамол грудничку
Парацетамол от температуры грудничкам
 Препарат Парацетамол очень популярен как в лечении взрослых, так и в лечении детей. Данный препарат способен устранить основной симптом любого заболевания – высокую температуру. Но все же давать Парацетамол детям нужно только в случае крайней необходимости, при этом соблюдать все указания врача по поводу противопоказаний и дозировке.
Препарат Парацетамол очень популярен как в лечении взрослых, так и в лечении детей. Данный препарат способен устранить основной симптом любого заболевания – высокую температуру. Но все же давать Парацетамол детям нужно только в случае крайней необходимости, при этом соблюдать все указания врача по поводу противопоказаний и дозировке.
Можно ли парацетамол грудничку
Нельзя давать данный препарат грудничкам. В столь раннем возрасте любая форма выпуска Парацетамола противопоказана малышам.
Стоит учитывать, что курс лечения данным препаратом как жаропонижающим средством не должен быть более трех дней, а как болеутоляющим не более пяти дней.
Также следует уделять должное внимание форме выпуска лекарственного средства. Парацетамол выпускается в форме таблеток, капсул, сиропа, капель, жевательных и шипучих таблеток, растворов для принятия внутрь и для внутримышечных инъекций, ректальных суппозиториев.
Детям зачастую назначают сироп и свечи. Малышам в возрасте до года, можно растворять препарат в бутылочке с чаем или водой. А вот таблетки детям до 6 лет не дают.
Парацетамол грудничкам дозировка
Для деток возрастом 2мес.-15 лет может назначаться препарат в дозировке не более 15мг/кг массы тела за один прием, при этом суточная доза препарата не должна превышать 60мг/кг. Действие препарата начинается после получаса после приема, и заканчивается уже спустя 4 часа. Не следует забывать, что давать парацетамол маленьким детям разрешается с интервалом в шесть часов. При крайней необходимости частого употребления лекарства, рекомендуется чередовать его с Ибупрофеном.
Осторожность приема парацетамола грудными детьми
Никогда не забывайте о противопоказаниях к применению препарата Парацетамол. Ведь он не рекомендован пациентам с повышенной чувствительностью к составляющим компонентам препарата, а также пациентам, страдающим нарушением обмена веществ, сахарным диабетом, заболеваниями почек, печени и крови. С особой осторожностью следует принимать Парацетамол детям с астматическими заболеваниями, ведь препарат способен усугубить болезнь.
Внимательно наблюдайте за состоянием малыша после приема лекарства. Если через 4 часа он покрылся испариной, побледнел или его стало тошнить, вызовите у ребенка рвоту и срочно вызывайте врача.
Применение парацетамола грудничком
Препарат Парацетамол предназначен для снижения интенсивности болевых ощущений и температуры тела. Его жаропонижающий эффект наиболее выражен, нежели эффект обезболивания. Препарат разрешено принимать грудничкам с момента рождения.
Для малышей разработаны специальные формы лекарства – сиропы, суспензии, ректальные свечи, которые содержат оптимальную дозу для ребенка. Их не сложно давать детям, а ректальная форма имеет более быстрое действие и не способна оказывать негативное влияние на ЖКТ.
Чтобы достичь максимального эффекта при лечении малыша данным препаратом и дабы исключить риск отравления лекарством, очень важно правильно выбрать форму выпуска и дозировку препарата. К сожалению, все чаще происходят случаи отравления препаратом из-за излишней самоуверенности родителей и их безответственности. По мнению многих родителей, они сами вправе назначать дозировку лечения своим детям, а также регулировать частоту приема препарата.

Зависимость применения грудничками от форм выпуска
В основном парацетамол для детей в аптеках продается в виде свечей для ректального применения или в виде сиропа.
Сироп с необходимым содержанием парацетамола является наиболее оптимальной формой препарата для лечения детей с рождения и до семилетнего возраста. Подобные лекарства выпускают с разными ароматизаторами пищевого назначения, вкусовыми добавками, придающими препарату приятный вкус, который нравится малышам.
Помимо этого, сироп способен предотвратить рвотные позывы, часто возникающие у детей при приеме лекарств в виде порошков или таблеток.
Принимать парацетамол в сиропе следует до приема пищи или во время еды, запив его значительным количеством жидкости.
Регулировать дозировку препарата лучше не столовыми ложками или чайными, используемыми для еды, а мерным стаканом или ложкой, которые прилагаются к флакону с лекарством.
Ректальные свечи вводят в задний проход ребенка. Данная форма выпуска лекарства подходит детям возрастом до трех лет. Дети постарше обычно отказываются от подобной процедуры. В одной детской свечке содержится 100 мг парацетамола.
Для детей раннего возраста дозировка назначается индивидуально, в соответствии со сложностью заболевания, особенностями организма, интенсивностью боли или высотой температуры тела. Нельзя превышать рекомендуемую частоту применения и дозу, ведь это может чревато отравлением.
Опасность передозировки и ее последствия
У Парацетамола почти нет противопоказаний, а негативные последствия от его приема появляются лишь при передозировке.
Первичные признаки передозировки – боли в животе, рвота, появление испарины, апатичное состояние ребенка. При появлении подобных признаков нужно обратиться к врачу. До его приезда следует сделать промывание желудка малышу, если сделать это не получается, можно дать активированный уголь, дабы уменьшить всасываемость стенок желудка.
Если ребенок принял большую дозу препарата, нужна срочная медицинская помощь, поскольку есть опасность развития печеночной недостаточности, могут начаться судороги и обмороки.
Признаки запора у новорожденных
Для начала разберемся, что такое запор. Запор - это физиологический процесс, препятствующий естественному выходу каловых масс из организма. Запор часто сопровождается вздутием живота из-за скопления газов в брюшной полости. Из-за этого возникают болезненные ощущения в области живота, при пальпации живот напряжен.
Для новорожденного в норме испражняться до 8 раз в сутки, если он находится на грудном кормлении, и до 5 раз в день, если он кушает смесь. Если ребенок какает реже, чем написано ранее, то это не значит, что у ребенка запор.
Просто это такое свойство организма. Запором считается тугой стул малыша, при котором организм испытывает огромный стресс. Проявляется в болезненном плаче малыша, его невероятных усилиях тужится и козьими какашками. А также отсутствие стула в течение суток и более.
У новорожденных детей бывает нормой кряхтеть при акте дефекации. Если при этом он не испытывает никаких болевых ощущений, сопровождающихся плачем, нервным и физическим беспокойством, то это не считается запором. Хотя ребенок может испражняться и один раз за день.
Чтобы не заниматься самолечением последствий серьезного заболевания, а исключить причину необходимо срочно проконсультироваться со специалистом. Проблемами запоров у детей занимаются такие специалисты, как педиатр, хирург, невропатолог и гастроэнтеролог.

Признаки запора у новорожденных
И так, какие признаки запора у новорожденных:
Но, если ребенок какает систематически, без капризов, плача, но с некоторым беспокойством и перебиранием ножек, это можно считать нормой. Так как у грудничков еще не сформирована система желудочно-кишечного тракта, он не может управлять перистальтикой, поэтому некоторые затруднения при продвижении кала к выходу могут считаться нормальным явлением.
Основной причиной появления запора у новорожденного малыша может служить недостаточное количество потребляемой жидкости. Простыми словами, ребенку не хватает воды. Потребность в потреблении жидкости возникает при искусственном кормлении. Так как смесь не может заменить питье, как например, грудное молоко матери может использоваться не только как еда, но и как питье.
Неправильный рацион кормящих женщин, в котором присутствуют продукты, способствующие запору не только у младенцев, но даже и у взрослых.
Прим некоторых лекарств как матерью, так и младенцем, также могут спровоцировать непроходимость кала.
Когда ребенку вводят прикорм, это может как улучшить работу маленького животика, но также и ухудшить его. Особенно введение рисовой каши и яблочного пюре.

Как устранить запор у новорожденного
Для того, чтобы спровоцировать отхождение кала не обязательно применять какие-либо специальные средства. Для начала стоит попробовать массаж животика малыша по часовой стрелке, в комплексе можно сделать так, взять ножки крохи и, если ребенок не сопротивляется, прижать их к животу и немного подержать их в таком положении (около половины минуты).
Сгибать ножки следует аккуратно. Если ребенок выгибается и кричит, то следует положить его на теплую пеленку животиком вниз, чтобы немного успокоить боль. У детей, находящихся на грудном молоке, помочь прохождению каловых масс может прием мамой слабительных продуктов - кураги, чернослива или свеклы.
Спровоцировать калоотхождение может внешнее раздражение прямой кишки. Ватную палочку смочить в вазелине и немного ввести в задний проход и поводить аккуратно по часовой стрелке. Если и этот метод не помогает, можно из маленькой спринцовки соорудить газоотводную трубку.
Для этого нужно срезать основание клизмы. Оставив кончик и немного основного тела. Эту часть прокипятить и обильно смазать стерильным вазелиновым маслом, ввести кончик на пару сантиметров в анальное отверстие. Так она раздражает прямую кишку и вызывает отхождение кала.
Если вышеперечисленные методы не помогают, то следует обратиться за помощью к врачу с вопросом как устранить запор у новорожденного . Врач может назначить медикаментозные методы. К ним относятся микроклизмы Микролакс и Вазелиновые свечи. Этот метод является экстренным и не может применяться систематически.
Микроклизмы расфасованы по 5 мл. Каждая доза рассчитана на одноразовое применение. Вводят ее в анальное отверстие с применением детского крема, чтобы снизить болевые ощущения.
Глицериновые свечи приобретаются без рецепта врача, но соблюдая дозировку. Взрослая дозировка никак не подходит малышам. Свечи применяют ректальным способом.
Содержать такие свечи лучше в холодильнике, дабы избежать их последующего расплавления. Если в аптеке не оказалось свечей для новорожденных, можно приобрести с дозировкой для взрослого человека и поделив на 4 части, аккуратно ввести одну четвертую малышу.

Мыльце при запоре у новорожденного
Кроме методов традиционной медицины, существуют народные методы борьбы с запором у новорожденных детей.
При вздутии животика и образовании калик подают настой из укропа. Для этого чайную ложку семян заваривают в половине стакана кипятка, и на водяной бане доводят до кипения. После доливают до полного объема стакана и дают в бутылочке как питье.
Также спасаются отваром из ромашки. 1 чайную ложку заливают стаканом кипятка и накрывают на 15 минут. Чтобы она заварилась. Когда чай заварится, по 1 чайной ложке дают младенцу перед каждым кормлением.
Некоторые бабушки советуют использовать мыльце при запоре у новорожденного . Для этого от большого куска детского мыла отламывают небольшой, размером с питьевую трубочку, кусочек. Острые углы сглаживают при помощи воды и вводят в анальное отверстие малыша несколько раз.
Это взывает раздражение прямой кишки и ребенок покакает минут через 5-10. Но часто этим методом пользоваться нельзя. Так как кишечник может отвыкнуть от самостоятельной работы и приведет к дисфункции прямой кишки. Что, в свою очередь, может вызвать хронический запор.
В современном мире применение мыльца при запоре у новорожденного не приветствуют. Так как содержащаяся в нем щелочь очень раздражает нежную слизистую кишечника и вызывает сильное жжение. Принося ребенку еще больший дискомфорт.
Чтобы избежать запоров у новорожденного, мамам следует еще во время беременности следить за своим питанием. А если запор все-таки возник, лучше обратиться к врачу для осмотра малыша и определения последующих действий.
Навигация
Источники:
, , ,
Следующие:
24 апреля 2024 года
Комментариев пока нет!

 Болячки на языке у ребенка лечение
Болячки на языке у ребенка лечение Чем лечить зеленые сопли у годовалого ребенка
Чем лечить зеленые сопли у годовалого ребенка Форум дети с умственной отсталостью
Форум дети с умственной отсталостью Доверенность на проезд ребенка по россии
Доверенность на проезд ребенка по россии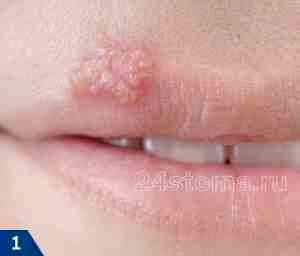 Герпес на губах лечение у детей ацикловиром
Герпес на губах лечение у детей ацикловиром Сколько дней пить ацикловир ребенку
Сколько дней пить ацикловир ребенку