Гиперактивный мочевой пузырь у детей
Гиперактивный мочевой пузырь у детей.
Перспективы энерготропной терапии
В.В. Длин, Н.Б. Гусева, С.Л. Морозов
ФГБУ «Московский НИИ педиатрии и детской хирургии» Минздрава России, Москва
В статье рассматривается одна из наиболее актуальных уронефрологических проблем у детей - гиперактивный мочевой пузырь (ГАМП). В настоящее время активно изучаются новые звенья патогенеза развития ГАМП у детей. Ведутся разработки патогенетических подходов к лечению. До настоящего времени не уделялось нужного внимания исследованию уровня карнитина и его соединений у детей с ГАМП. В статье приводятся данные о состоянии карнитинового обмена у детей с ГАМП, показана его взаимосвязь с тяжестью клинической картины заболевания.
Ключевые слова: дети, нейрогенная дисфункция мочевого пузыря, гиперактивный мочевой пузырь, карнитин, ацилкарнитины, L-карнитин
Overactive bladder in children: perspectives of energotropic therapy
V.V. Dlin, N.B. Guseva, S.L. Morozov
Federal State Budgetary Institution 'Federal Research Institute for Pediatry and Pediatric Surgery of the Ministry of Health of Russia, Moscow
Overactive bladder is one of burning issues of children uronephrology. Currently, pathogenesis of overactive bladder is being extensively investigated in children. Pathogenetical therapies are under development. Levels of carnitine and its derivatives have been understudied in children with overactive bladder. In this article, authors present the results of assessment of carnitine metabolism and its relation to the severity of symptoms of overactive bladder in children.
Key words: children, neurogenic bladder dysfunction, overactive bladder, carnitine, acylcarnitine, L-carnitine
Нейрогенная дисфункция мочевого пузыря у детей встречается значительно чаще, чем принято считать. По данным ряда исследователей, нарушения мочеиспускания встречаются у 10% детей [1-3]. По результатам многоцентрового исследования, проведенного экспертами Международного общества по проблеме недержания мочи у детей (International Children's Continence Society -ICCS) в странах Северной Европы, эти нарушения наблюдаются у 17% детей 5-12 лет.
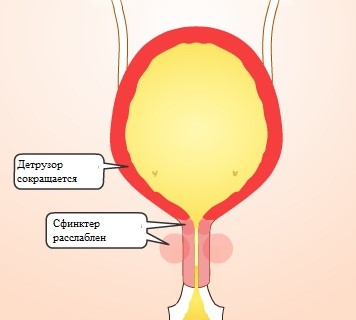
Термин «гиперактивный мочевой пузырь» (ГАМП) был введен в 1997 г. Международным обществом по проблеме недержания мочи (International Continence Society - ICS) и широко использовался во взрослой урологической практике [6]. В детской урологии понятие «синдром ГАМП» применяется с 2004 г. [7]. Гииерактивный мочевой пузырь - специфическая дисфункция мочевого пузыря, клинически проявляющаяся полным или неполным синдромом императивного мочеиспускания (поллакиурия, императивные позывы, императивное недержание мочи и никтурия) [8]. Клинический симптомокомплекс ГАМП у детей и взрослых отличается. В педиатрической практике ГАМП представляет собой синдром, который при одинаковых клинических проявлениях - поллакиурия, императивные позывы, императивное недержание мочи и др. - может быть следствием надсегментарных поражений как с детрузорным компонентом, так и без него [91], что требует проведения клинического уродинамического обследования как метода дифференциальной диагностики. В большинстве наблюдений детских урологов ГАМП клинически проявляется не только ургентным синдромом, но и эпизодами ночного энуреза, сопровождается и сокращением возрастной емкости пузыря, и никтурией [8].
ГАМП представляет собой серьезную проблему педиатрической практики, так как длительно существующая внутрипузырная гипертензия способствует развитию осложнений. Физиологический синергизм гладких мышц детрузора и поперечно-полосатых мышц сфинктерного механизма заключается в их поочередном сокращении и расслаблении для обеспечения накопления, хранения и полной эвакуации мочи. При физиологической норме изменения внутрипузырного давления наполнения между пустым и полным мочевым пузырем обычно меньше 10-15 см водного столба [10, 11]. У пациентов с ГАМП вследствие надсегментарных поражений различного генеза нарушение содружественной деятельности мускулатуры детрузора и сфинктеров отрицательно сказывается на его функции. В анамнезе таких детей, как правило, присутствуют внутриутробная гипоксия, перинатальная энцефалопатия, морфофуикциопальиая незрелость. Симптомы ГАМП у детей старше 5 лет сопровождаются различными вегетативными расстройствами.
В последние годы ряд исследователей [10,11] выделяют низкие и высокие группы риска по возникновению вторичных осложнений на основе уровня внутрипузырного давления. В том случае, когда внутрипузырное давление превышает 40 см водного столба, происходит снижение клубочковой фильтрации, ухудшается дренаж мочи по мочеточнику, чашечно-лоханочной системе, что приводит к обструктивным гидронефрозам или пузырно-мочеточниковому рефлюксу. Даже в отсутствие рефлюкса или расширения верхних мочевых путей высокое внутрипузырное давление нарушает пассаж мочи в мочевой пузырь. Любые патофизиологические процессы, которые вызывают постоянное или интермиттирующее повышение давления в мочевом пузыре выше 40 см водного столба, помещают ребенка в группу высокого риска по развитию вторичных осложнений, таких как пузырно-мочеточниковый рефлюкс, рецидивирующие инфекции мочевой системы, обструктивные гидронефрозы, что в конечном итоге приводит к формированию почечной недостаточности [11, 12].
Диагностика ГАМП базируется на данных анамнеза, клинической оценке мочеиспускания методом квалиметрии и клинического уродинамического обследования для подтверждения ведущей роли дисфункции мочевых путей в формировании синдрома. Клиническая оценка состояния нижних мочевых путей по таблице Е.Л. Вишневского является количественным методом прикладной квалиметрии. Таблица включает 6 разделов, которые заполняются на основании дневника спонтанных мочеиспусканий, календаря энурезов и анализов мочи. Суммарный балл, указывающий на выраженные расстройства (дневные и ночные проявления дизурии, недержания мочи, ночная полиурия, микробно-воспалительный процесс), находится в пределах 40-30 баллов. Средняя степень выраженности расстройств характеризуется купированием микробно-воспалительного процесса и сокращением симптомов дизурии оценивается от 30 до 20 баллов. Менее выраженная, легкая степень, как правило, наблюдается при полном или частичном восстановлении резервуарной функции мочевого пузыря, полном или частичном купировании ургентного синдрома оценивается от 20 баллов и ниже (таблица) [9].
Клиническое уродинамическое обследование включает урофлоуметрию и ретроградную цистометрию с оценкой цистометрического объема мочевого пузыря, виутрипузырного давления покоя, комплаентности детрузора и его порогового давления потери мочи. Указанные методы позволяют оценить работу детрузора в фазе накопления и эвакуации мочи.
Таблица.
Оценка синдрома императивного мочеиспускания (ГАМП)
Способ лечения гиперактивного мочевого пузыря у детей
Известен способ консервативного лечения гиперактивного мочевого пузыря (ГМП) с учетом его суточной активности, включающий применение м-холинолитика спазмекс, причем данный препарат назначают детям в возрасте 14-17 лет в дозе 2 мг/год жизни, один раз в сутки, утром, в течение 1 месяца (Патент РФ 2423972).
Известно использование в педиатрической практике оксибутинина (Дриптана), назначаемого в дозе от 2,5 до 5 мг 2-3 раза в сутки. Препарат обладает умеренным анти-холинергическим, местноанестезирующим и спазмолитическим действием. Известно применение у детей с ГМП толтеродина (Детрузитола) (Зоркин С.Н. Гусарова Т.Н. Борисова С.А. Нейрогенный мочевой пузырь у детей. Возможности фармакотерапии. Лечащий врач, 2009 г. 1. c.37-44).
Недостатком медикаментозных способов является то, что при достаточно высокой эффективности препараты обладают выраженными побочными эффектами. Кроме того, следует учитывать длительность курсов терапии от 6 до 12 месяцев, малый период последействия, необходимость в повторных курсах. При выраженной внутрипузырной гипертензии развивается гипоксия детрузора с нарушением его биоэнергетики, что может приводить к полной резистентности к терапии антихолинергическими препаратами (Рожневская Е.П. Новые подходы к восстановительному лечению пациентов с гиперактивным мочевым пузырем нейрогенного типа. // Вестник восстановительной медицины, 2010 г. . с.74-76).
Известен способ лечения гиперактивного мочевого пузыря, предусматривающий осуществление локальной воздушной криотерапии, при этом осуществляют последовательную воздушную криотерапию пояснично-крестцового отдела позвоночника на уровне позвонков T12-L1 3-4 минуты и S1-S3 5-7 минут, температура воздушного потока -40°C, объемная скорость воздушного потока 930-1080 л/мин, курс лечения 10-12 ежедневных процедур (Патент РФ 2396920).
Недостатком этого метода является ограничение его применения у детей малого возраста, противопоказание при сопутствующих воспалительных заболеваний мочевыводящих путей.
Известен способ немедикаментозного лечения гиперактивного мочевого пузыря импульсными токами, согласно которому стимуляцию большеберцового нерва проводят с помощью накожного электрода, который фиксируют на медиальной поверхности ноги на уровне медиальной лодыжки и на 1 см от заднего края большеберцовой кости, электрическим током силой от 10 до 15 мА и длительностью импульса 200 мс до подошвенного сгибания большого пальца со стороны стимуляции стимуляцию осуществляют в течение 30 мин курс лечения составляет 10 сеансов (Патент РФ 2301086). В настоящее время нет данных о применении этого метода в детской практике.
Известен способ лечения энуреза и нейрогенных дисфункций мочевого пузыря у детей, который включает последовательное воздействие магнитным полем на парацентральные доли полушарий головного мозга с двух сторон, пачками биполярных импульсов электрического тока на шейно-грудной и пояснично-крестцовые сегменты спинного мозга, надлобковую зону и излучением на зрительный анализатор. Экспозиция каждого воздействия 5-15 минут. При этом воздействие магнитным полем и электрическим током осуществляют в сканирующем режиме. Частота сканирования для магнитного поля 8-12 Гц при величине индукции 20-40 мТл. Частота сканирования электрического тока 0,1-5 Гц, длительность пачек биполярных импульсов 0,1-1,0 секунда. Воздействие осуществляют в направлении от шейного отдела к крестцу, с переходом на лобковую зону (RU 2405593, C1, 10/12/2010).
Как наиболее близкий аналог этот способ выбран нами в качестве прототипа.
Задачей предполагаемого изобретения является разработка нового немедикаментозного способа лечения гиперактивного мочевого пузыря у детей.
Техническим результатом достижения поставленной задачи является уменьшение выраженности симптомов гиперактивного мочевого пузыря у детей, таких как частые мочеиспускания, императивные позывы, эпизоды ночного и дневного энуреза или полная компенсация этих симптомов.
Сущность изобретения заключается в том, что способ лечения гиперактивного мочевого пузыря у детей проводят путем сочетанного воздействия, включающего лабильное воздействие импульсным электрическим током на надлобковую область, при этом сочетанное воздействие оказывают одновременно, воздействуя амплитудно-модулированным электрическим током частотой 100-250 Гц и ультразвуковым воздействием частотой 1 МГц, интенсивностью 0,2-0,4 Вт/см 2. время воздействия до 10 минут, на курс 8-12 процедур.
Способ осуществляют следующим образом. Воздействие осуществляют от аппарата Ионосон (Физиомед, Германия) в режиме Сочетанная терапия. На приборе выставляют параметры воздействия: для ультразвука 1 МГц, 0,2-0,4 Вт/см 2 для электроимпульсной терапии ток AMF (амплитудно-модулированные токи), частотный диапазон 100-250 Гц, базовая частота 5-8кГц. Время воздействия до 10 минут в зависимости от возраста. Во время процедуры пациент находится в положении лежа на спине. Нейтральный электрод накладывают на область позвоночника на уровне Th10-L2 и фиксируют подкладыванием валика. На проекцию мочевого пузыря, расположенную на передней брюшной стенке, а именно на надлобковую область, наносят гель для ультразвуковой терапии, затем осуществляют лабильное воздействие на данную область ультразвуковым излучателем, который одновременно является активным электродом. В начале воздействия плавно повышают силу тока до ощущения легкой приятной вибрации. Количество процедур 8-12 в зависимости от возраста, процедуру проводят ежедневно. Курс лечения предлагаемым способом прошло 27 пациентов 5-16 лет с ГМП, дневным и/или ночным недержанием мочи. Всем пациентам проводили оценку суточного ритма мочеиспусканий, урофлоуметрию, а для исключения воспалительных изменений со стороны мочевого пузыря, а также с целью контроля побочных явлений терапии проводили УЗИ мочевого пузыря однократно, а анализы мочи: общий и по Нечипоренко в динамике. Медикаментозная терапия в течение курса не проводилась.
Заметная положительная динамика выявлялась уже после проведения первых 3-х процедур: снижение количества спонтанных мочеиспусканий в сутки, увеличение эффективного объема мочевого пузыря, уменьшение жалоб на императивные позывы.
К концу курса количество спонтанных мочеиспусканий в сутки сократилось в среднем с 11,2±1,9 до 6,5±1,2 (p<0,01) императивные позывы были купированы у 51,8% пациентов, у остальных уменьшилась степень их выраженности. Сокращение количества эпизодов как дневного, так и ночного недержания мочи произошло у 77,8% детей, из них у 38,1% эпизодов недержания не отмечалось. Средний объем мочевого пузыря увеличился с 119,8±6,1 мл до 141,4±7,7 мл (p<0,01). Положительные значения данных урофлоуметрии достигнуто в результате курса лечения у 81,5% пациентов. Побочных явлений обострения воспалительного процесса не отмечали ни в одном случае. При катамнестических наблюдениях эффект сохранился в течение 3-х месяцев у 59,3% пролеченных детей без применения медикаментозной терапии.
Клинический пример.
Пациентка 7 лет поступила с жалобами на учащенное мочеиспускание (до 14-16 раз в сутки), эпизоды энуреза каждую ночь. Средний эффективный объем мочевого пузыря 42 мл. Пациентке амбулаторно проведено 10 сеансов по 8 минут сочетанной терапии в виде воздействия ультразвуком и электроимпульсами на проекцию мочевого пузыря.
При этом ультразвуковое воздействие осуществляли с частотой 1 МГц и интенсивностью 0,3 Вт/см 2. а электроимпульсное воздействие осуществляют амплитудно-модулированным током с частотой 150-200 Гц, с базовой частотой 5 кГц.
Положительная динамика отмечалась уже после проведения 3-х процедур, в виде сокращений количества мочеиспусканий в сутки и эпизодов ночного энуреза. К концу курса эпизодов энуреза не отмечалось, количество мочеиспусканий в сутки составило 8 раз. Средний эффективный объем мочевого пузыря 76 мл.
Предложен эффективный, простой в использовании и не обладающий побочными эффектами способ сочетанного применения ультразвуковой и электроимпульсной терапии на проекцию мочевого пузыря, который характеризуется взаимопотенциированием эффектов.
Применение способа позволяет значительно повысить эффективность физиотерапии ГМП у детей при сокращении общего времени воздействия и продолжительности курса, пролонгировать сроки полученного в результате комплексной терапии положительного эффекта. Доказанная эффективность метода как монотерапии ГМП у детей позволяет снизить медикаментозную нагрузку и избежать побочных эффектов лекарственной терапии.
Предлагаемый способ лечения предупреждает такие осложнения дисфункции мочевого пузыря, как пузырно-мочеточниковый рефлюкс, хронические воспалительные заболевания почек и мочевыводящих путей максимально долго сохраняет способность больного к привычному образу жизни.
Формула изобретения
Способ лечения гиперактивного мочевого пузыря у детей, путем сочетанного воздействия, включающего лабильное воздействие импульсным электрическим током на надлобковую область, отличающийся тем, что сочетанное воздействие оказывают одновременно, воздействуя амплитудно-модулированным электрическим током частотой 100-250 Гц и ультразвуковым воздействием частотой 1 МГц, интенсивностью 0,2-0,4 Вт/см 2. время воздействия до 10 минут, на курс 8-12 процедур.

Гиперактивный мочевой пузырь у детей. Показатели гиперактивного мочевого пузыря
В-третьих, урологи, нефрологи, невропатологии не используют единую систему опроса больных (родителей), что ведет к потере чрезвычайно важной информации, искажению клинической картины, несопоставимости результатов клинического обследования.
Устранение ошибок трактовки нарушений мочеиспускания у детей лежит на пути кардинального изменения отношения к оценке данного физиологического процесса. Если допустить, что полный или неполный синдром императивного мочеиспускания в комбинации с энурезом является следствием задержки формирования «зрелого» типа мочеиспускания, завершающегося в норме в 3,5-4-летнем возрасте, то объективное наблюдение за его формированием должно проводиться в рамках определенной системы (базированные таблицы), начиная, как минимум, с указанного возраста.
И если этиология ГАМП до конца не ясна, то к настоящему времени получено достаточно данных для утверждения о том, что в его патогенезе ведущая роль принадлежит гипоталямо-гипофизарной дисфункции.
В отношении исследуемой группы больных это утверждение соответствует действительности. Однако далеко не ясно, при каком исходном состоянии мочевого пузыря препарат вызывает максимальный клинический эффект. Кроме того, в ряде случаев оксибутинина гидрохлорид вызывает задержку мочеиспускания. Поэтому весьма важно установить влияние блокады М-холино-рецеторов и угнетение сократительной активности детрузора на поток мочи. По нашему мнению, ответы на поставленные вопросы можно получить при анализе результатов урофлоуметрического мониторинга.
В этом же направлении меняется ситуация в других его диапазонах. Так что оксибутинина гидрохлорид не просто расслабляет детрузор и увеличивает резервуарную функцию мочевого пузыря на некоторую величину. Его действие более сложно и проявляется в соответствии с общим суточным биоритмом. Данное заключение основано на эффекте восстановления профиля мочеиспускания. По наличию этого эффекта его действительно можно считать регулятором ритма мочевыведения. Аналогичная закономерность распространяется и на поток мочи. Первоначально создается впечатление, что оксибутинина гидрохлорид тормозит поток за счет угнетения гиперактивности детрузора. Торможение незначительное, но все же имеет место. Но при сопоставлении линий регрессии больных с контролем можно придти к совершенно иному выводу. Конечно же, это не торможение потока, а его нормализация — восстановление нормальной зависимости «объем/скорость». Из этого следует, что с помощью оксибутинина гидрохлорида достигается адекватное детрузорно-сфинктерное равновесие и в фазу наполнения и фазу опорожнения.
Оксибутинина гидрохлорид .
- является мощным регулятором ритма мочеиспускания — увеличивает резервуарную функцию мочевого пузыря и, что более существенно, восстанавливает профиль мочеиспускания, исходное состояние которого и динамика в процессе лечения оказывают определяющее влияние на число мочеиспусканий в сутки и клиническую картину (устранение симптомов синдрома императивного мочеиспускания и энуреза)
- наиболее эффективен . а следовательно, и предпочтителен, в случаях преобладания поллакиурии вне зависимости от выраженности клинической симптоматики при исходных эффективных объемах мочевого пузыря свыше 200 мл его влияние незначительно.
Оглавление темы "Диагностика нарушений мочеиспускания":
Нейрогенный мочевой пузырь у детей
Нейрогенный мочевой пузырь у детей – это заболевание, которое связано с нарушениями функций мочевого пузыря. В результате такого недуга возникает неправильная работа нервной системы, которая отражается на процессе наполнения и опорожнения мочевого пузыря.
Это может сопровождаться мочеиспусканиями, которые не поддаются контролю. Они могут быть частыми или, наоборот, редкими. Моча может задерживаться или выходить самопроизвольно. Возможно наличие инфекции в мочевых путях.
Для того чтобы диагностировать данное заболевание, ребенок должен пройти лабораторные исследования, ультразвук, рентген. Нейрогенный мочевой пузырь лечится с помощью специальных медикаментозных препаратов, необходимо также проведение лечебных процедур, в тяжелых случаях, требуется операция.
Причины нейрогенного мочевого пузыря у детей
Такое заболевание может возникнуть из-за целого ряда причин. Прежде всего – эта болезнь возникает на фоне перенесенных повреждений, а также из-за неправильной работы головного или спинного мозга.
Данный недуг, как правило, сопровождает следующие заболевания головного мозга:
Также нейрогенный мочевой пузырь у ребенка может возникнуть на фоне неверного функционирования спинного мозга и при наличии следующих отклонений:
Симптомы нейрогенного мочевого пузыря у детей
Данное заболевание наблюдается у ребенка в случае неправильной работы нервной системы. Основной сбой происходит в головном мозге. Это приводит к активизации мышц мочевого пузыря – гиперрефлексия детрузора. При этом происходит выделение мочи, которое ребенок не может подчинить контролю.
Часто такой процесс застает его в неудобном месте. Когда наблюдается нейрогенный мочевой пузырь, то практически не происходит собирание мочи в пузыре. Из-за этого, ребенок, страдающий этим заболеванием, через достаточно малые промежутки времени хочет посетить туалет.
Симптомы данного недуга заключаются в следующих моментах:Данный недуг может протекать в гипотонической или гипоактивной форме. Это возникает из-за дефектов развития мозга ниже головного. При этом возникает ситуация, в которой мышцы нижних мочевых путей не могут правильно сокращаться. Рефлекторные сокращения полностью отсутствуют.
При гипоактивном нейрогенном мочевом пузыре у ребенка не возникает желания идти в туалет, даже если в его организме сохраняется большое количество мочи. По этой причине мочевой пузырь не может опорожниться правильным путем и происходит самопроизвольное выделение мочи из-за его полного состояния.
Заболевание, которое протекает в данном режиме, имеет следующие симптомы:
Лечение нейрогенного мочевого пузыря у детей
Для того чтобы восстановить корректное функционирование мочевого пузыря, следует применять целый комплекс мероприятий, специфика которых будет напрямую зависеть от характера протекания данного типа заболевания:
Чтобы устранить гиперактивность мочевого пузыря, применяются специальные медикаментозные средства. С их помощью можно убрать боли, ускорить кровообращение, а также расслабить мышцы живота. Эти манипуляции следует производить в комплексе с не медикаментозными мероприятиями.
Для этого применяется специально разработанная физкультура. С ее помощью возможно добиться нормального функционирования мышц внизу живота. Необходимо следить за тем, что ест ребенок, а также насколько хорошо он отдыхает. В некоторых случаях причина такого недуга кроется в психологических травмах ребенка, поэтому стоит обратиться за консультацией к специалисту в данном вопросе.
Гипоактивный нейрогенный мочевой пузырь у детей – более сложное нарушение работы мочевого пузыря. Оно возникает на фоне перенесенного инфекционного заболевания. Это также сопровождается растяжением мышц мочевого пузыря, из-за того, что в нем скапливается и находится длительное время большое количество мочи. Такой процесс плохо влияет на тонус мышц живота. Для того чтобы устранить такое заболевание, применяют антибиотики, катетризацию и физеотерапию.
Если данные методы не помогли избавиться от всех симптомов заболевания, то обойтись без хирургического вмешательства невозможно. В результате этого действия необходимо провести пластику мочевого пузыря или мышц брюшной полости, благодаря которым происходит процесс контроля мочеиспускания.
Видео про нейрогенный мочевой пузырь
Источники:
, , ,
Следующие статьи:
20 апреля 2024 года
Комментариев пока нет!

 Стеноз пищевода у детей после операции
Стеноз пищевода у детей после операции Диета при ротовирусе у детей 3 лет
Диета при ротовирусе у детей 3 лет Ацикловир таблетки схема приема для детей
Ацикловир таблетки схема приема для детей Таблетки ацикловир детям дозировка в таблетках
Таблетки ацикловир детям дозировка в таблетках Как принимать ацикловир ребенку 4 лет
Как принимать ацикловир ребенку 4 лет Центр помощи детям шелехов
Центр помощи детям шелехов