Хронический гломерулонефрит у детей история болезни
История болезни гломерулонефрит у детей
Гломерулонефриты - неоднородная группа приобретённых заболеваний почек, различных по этиологии, клиническим и морфологическим проявлениям, течению и исходу, преимущественно носящих характер иммунного воспаления с первичным поражением клубочков и вторичным вовлечением в патологический процесс канальцев почек и интерстиция.
Выделяют болезнь гломерулонефрит у детей: острый, быстропрогрессирующий и хронический гломерулонефриты. Острый гломерулонефрит обычно отождествляют с наиболее изученным постстрептококковым гломерулонефритом.
Причины хронического гломерулонефрита у детей
Среди этиологических факторов большое значение имеют стрептококковая, стафилококковая и другие бактериальные инфекции. В развитии гломерулонефритов доказана роль вирусов гепатита В, С, не исключают роль цитомегаловирусной инфекции. Возможно развитие гломерулонефрита на фоне паразитарных заболеваний (например, при малярии), токсического воздействия некоторых лекарственных средств (препаратов золота, лития и др.), а у подростков - алкоголя и наркотических препаратов. Иногда начало заболевания бывает спровоцировано неинфекционными факторами (профилактическими прививками, введением сыворотки, охлаждением и т.д.), вызывающими аллергическую реакцию или становящимися "пусковым" моментом на фоне предшествующей сенсибилизации организма.
Гломерулонефриты делят на первичные и вторичные, развивающиеся при системных заболеваниях (СКВ, пурпуре Шёнляйна-Геноха, узелковом периартериите, ревматизме и т.д.).
Патогенез
В патогенезе гломерулонефрита участвуют реакции гуморального и клеточного иммунитета, а также неиммунные механизмы.
В некоторых случаях гломерулонефрит развивается в условиях синтеза организмом аутоантител против видоизменённых компонентов клеток базальной мембраны клубочков, т.е. болезнь из иммунокомплексной становится аутоантител ьной.
К неиммунным механизмам поражения клубочков следует отнести гемодинамические (системную и внутриклубочковую гипертензию) и метаболические нарушения.
В развитии артериальной гипертензии при заболевании почек принимает участие несколько механизмов.
Метаболические нарушения обусловлены изменениями липидного обмена, что проявляется увеличением содержания общего холестерина, триглицеридов, липопротеинов низкой плотности, неэстерифицированных жирных кислот. Нефротоксическое действие липидов связано с их отложением в структурах почки, что вызывает пролиферацию мезангиальных клеток и способствует гломерулосклерозу.
Материалы на эту же тему:
Гломерулонефрит у детей: причины, симптомы, лечение, осложнения
Гломерулонефрит у детей – заболевание клубочкового аппарата почек, которое занимает особое место после врожденных патологий и инфекционного поражения почек.
Он опасен тем, что может развиться почечная недостаточность. которая приводит к инвалидности ребенка. Чаще он встречается у детей 3-9 лет, редко встречается у грудничков и детей первых лет жизни. Мальчики болеют чаще девочек.
Виды гломерулонефрита
Гломерулонефрит возникает при поражении клубочков, в которых кровь фильтруется и освобождается от продуктов обмена. При нарушении функции клубочков фильтруются элементы крови и белки.
На внедрение в организм инфекции, вирусов в норме организм образует антитела – защитные белки, которые связываются с поражающими факторами.
Этот комплекс в норме должен выводиться из организма, но он остается и поражает клубочки. И антитела воспринимают ткань почки как инфекционный агент и оседают на ней, нарушая функцию.
Имеется классификация видов данной патологии, которая отражает течение болезни, поражение почек, агент воспаления, преобладающий симптом.
Имеется первичный, который возникает как самостоятельное заболевание, и вторичный, возникающий как осложнение хронического очага в организме.
По поражению: диффузный, когда поражается почти вся почка и очаговый – в одном месте.
По поражающему агенту: бактериальный, вирусный, паразитарный.
По течению различают:
Имеются формы гломерулонефрита по ведущему проявлению симптоматики:
Причины заболевания
Неблагоприятными факторами и пусковыми моментами являются:
Причинами гломерулонефрита могут быть заболевания – системная красная волчанка, детский ревматизм. геморрагический васкулит. Агентами для возникновения гломерулонефрита также являются:
Основные симптомы болезни
У грудничков диагностика затруднена, выявляют только острый процесс, который в большинстве случаев переходит в хронический. Нарушение иммунитета, агрессивный инфекционный агент, вялотекущее постоянное воспаление в организме приводят к постепенной гибели клубочков и замещению их соединительной тканью.
Острый гломерулонефрит
При остром гломерулонефрите болезнь начинается или сразу с яркой клинической картиной, или постепенно, что менее благоприятно для прогноза. Различают формы течения:
При нефритическом синдроме диагноз основан на триаде симптомов: плотные на ощупь отеки лица, которые сохраняются после лечения 2 недели повышение артериального давления с тошнотой, рвотой, головной болью моча цвета «мясных помоев» - большое количество эритроцитов, белка, лейкоцитов. Нефритический синдром возникает у подростков после ангины. скарлатины. гриппа и других инфекций.
Нефротический синдром характеризуется мягкими, подвижными отеками, которые начинаются с голеней и лица, затем переходят на поясницу и туловище. При диагностике определяются отеки внутренних органов. Моча концентрированная, с большим содержанием белка, отсутствием эритроцитов и лейкоцитов. Прогноз неблагоприятный.
Мочевой синдром характеризуется только изменениями в моче – повышение белка и эритроцитов. Других жалоб нет. Признаки этой формы сходны с гидронефрозом почки. Для дифференцировки необходимо дополнительное обследование.
При смешанной форме имеются признаки всех синдромов: давление, отеки, повышенное давление. Такое течение чаще всего наблюдается у подростков. В 95% случаях все формы переходят в хроническую и могут спровоцировать энурез у детей .
Хронический гломерулонефрит
Людмила Константиновна: "За 3 недели глисты прошли, ребенок чувствует себя нормально. Это средство безопасно и даже полезно"
Этот диагноз выставляют в истории болезни, если при адекватном лечении давление и отеки держатся в течении полугода, а изменения в моче в течении 12 месяцев.
Хронический гломерулонефрит протекает с периодами обострения и ремиссии у детей и подростков возникает при: хронических заболеваниях, вирусных инфекциях, аллергии в организме.
Прогноз неблагоприятный. Часто развивается почечная недостаточность, которая может привести к смерти ребенка. Нормальная ткань почек замещается соединительной, функция их угасает, и подросток нуждается в «искусственной почке» или операции по пересадке органа.
Нефротическая и смешанная формы опасны тем, что через 15 лет могут привести к смерти ребенка. Гематурическая форма более благоприятна и при правильном лечении может наступить выздоровление. При этой форме в период обострения в моче обнаруживается эритроциты и незначительное количество белка.
Как лечить заболевание
Врач-педиатр и детский нефролог составляют индивидуальную схему, как лечить данный случай. В истории болезни обязательно указывается форма и вид заболевания. Больных детей с гломерулонефритом госпитализируют в стационар. Постельный режим обязателен. Диета: стол № 7 с ограничением жидкости до 600 мл в день, включая жидкие блюда снижение белковой пищи, бессолевое питание.
Медикаментозная терапия
Из лекарственных средств назначают:
Врач обязательно обследует с целью выявления и санации очагов инфекции. При ухудшении состояния и появлении симптомов почечной недостаточности показана гемосорбция или операция по пересадке почки.
Диспансеризация при остром процессе – 5 лет, при хроническом – пожизненно. И в остром периоде, и во время ремиссии соблюдение диеты и правильное питание жизненно необходимо.
Доктор рекомендует
Специфической профилактики детского гломерулонефрита не существует. Основной момент: своевременная терапия различных воспалений лекарственными препаратами в дозировках, назначенных врачом, особенно стрептодермии. ангины и скарлатины. После лечения необходимо сдать анализы крови и мочи. Детям, особенно подросткам необходима нормальная физическая нагрузка, благоприятные климатические условия и режим труда и отдыха с исключением стрессовых ситуаций.
История болезни
Паспортная часть:
Ф.и.о.:
Пол: жен.
Возраст: 61 год.
Профессия: техник-технолог.
Место работы: пенсионер.
Семейное положение: замужем.
Адрес:
Дата поступления в клинику: 13 апреля.
Диагноз при поступлении: хронический гломерулонефрит.
Диагноз клинический:
Øосновное заболевание: хронический гломерулонефрит, гипертоническая форма, рецидивирующее течение, стадия обострения.
Øосложнения: ХПН IIIа.
Øсопутствующие заболевания: хронический гастрит хронический холецистит, ремиссия тиреоэктомия.
Жалобы больного:
На момент курации больная предъявляет жалобы на: общую слабость, утомляемость, снижение суточного диуреза, умеренный боли в поясничной области, боли в правой нижней конечности, особенно сильно выраженные по ходу вен голени, постоянные, тупые, умеренно выраженные, усиливающиеся при ходьбе и ночью. Кроме того отмечает периодические головные боли, средней интенсивности, исчезающие после принятия гипотензивных препаратов и в покое.
История заболевания:
Считает себя больной с 1995 года, когда впервые появились сильные головные боли, умеренные боли в поясничной области, затем появились отеки, локализующиеся преимущественно на лице, а впоследствии и на ногах, снижение диуреза до 250-300 мл/сут. Прибавка в весе до 8 кг. Обратилась к участковому терапевту, после обследования направлена в нефрологическое отделение ОМСЧ №1, с диагнозом: острый гломерулонефрит. Прошла курс лечения в течении 4 месяцев с положительной динамикой. После этого ежегодно через каждые 2 мес. сдавала кровь на креатинин и мочевину. Уровень мочевины в пределах нормы, креатинин – от 280 до 360 мкмоль/л. принимала «Леспефлан», гипотензивные препараты и до настоящего обострения чувствовала себя удовлетворительно. В январе 1999 года перенесла ОРВИ после чего появились и в дальнейшем нарастали боли в суставах: коленных, тазобедренных. Принимала ортофен, вольтарен. При очередной сдаче анализа крови на креатинин обнаружено повышение цифр до 530 мкмоль/л. Отмечала появление умеренных отеков на лице, снижение суточного диуреза, периодические головные боли. После консультации нефролога направлена в терапевтическое отделение гор. бол. №4.
История жизни:
Родилась в 1938 году в семье рабочих. Закончила среднюю школу, индустриальный техникум. Работала на вагонном заводе мастером в цехе до 1975 года. С 1976 года работала старшим мастером в цехе на пивзаводе. Профессиональных вредностей не было.
В 21 год вышла замуж, имеет двоих детей, семейно-бытовые условия удовлетворительные.
Перенесенные заболевания: отмечает частые ОРВИ, ангины. В анамнезе хронический гастрит, хронический холецистит в стадии ремиссии. Туберкулез, сахарный диабет, вирусный гепатит отрицает.
1976 год – операция по поводу варикозных узлов вен правой голени.
1991 год – аппендэктомия.
1993 год – тиреоэктомия.
Вредные привычки: не курит, алкоголем не злоупотребляет, наркоманию, токсикоманию отрицает.
>Семейный анамнез и наследственность: у родственников подобной патологии не было. Отец умер в возрасте 68 лет от инфаркта миокарда, мать в возрасте 76 лет от сердечной недостаточности.
Аллергологический анамнез: непереносимости лекарственных препаратов нет, аллергических реакций на пищевые агенты, запахи не было.
Гинекологический анамнез: менструации с 14 лет, регулярные, без патологии. 3 беременности, двое родов, один аборт (медицинский), выкидышей не было. С 1989 в климаксе.
Данные общего объективного исследования:
Общее состояние: сознание ясное, поведение активное выражение лица осунувшееся, кожные покровы бледные, слизистые розового цвета. Температура тела 36,7 С. частота пульса 42 уд/мин. ЧДД 18 в минуту. Ад 170/90 мм.рт.ст. На основании этих данных общее состояние удовлетворительное. Питание повышенное, телосложение правильное. Тип конституции нормостенический.
Покровы и подкожно-жировая клетчатка:
Кожа бледного цвета, сыпь, кровоизлияния, расчесы, пролежни, язвы отсутствуют. Тургор снижен, влажность не изменена. Слизистые бледно-розового цвета, высыпаний и изъязвлений нет. Подкожная клетчатка выражена, толщина складки 2.5 см. отеки отсутствуют. Волосы: оволосение по женскому типу, ломкости и выпадения нет. Ногти правильной формы прозрачные, деформации не выявлено.
Опорно-двигательный аппарат:
Деформаций, укорочения конечностей нет. При пальпации, поколачивании, нагрузке болезненность не обнаружена. Опухолевидные образования отсутствуют. Деформация суставов не выявлена, отмечается умеренная болезненность коленных и голеностопных суставов, объем движений полный хруст, флюктуация отсутствуют. Мышечная система развита умеренно, болезненности нет, тонус нормальный, уплотнения не обнаружены.
Органы кроветворения, лимфатическая система, селезенка:
У больной отсутствуют петехии, экстравазаты, болезненность при постукивании по грудине и трубчатым костям. Лимфатические узлы: затылочные, околоушные, подчелюстные, подбородочные, шейные передние и задние, над и подключичные, подмышечные, локтевые и паховые, подколенные не пальпируются. Кожа над лимфоузлами не изменена, безболезненна. Селезенка не пальпируется. При перкуссии размер селезенки: длинник-6 см, поперечник-4 см.
Система органов дыхания:
Осмотр носа. форма правильная, носовое дыхание свободное, крылья носа в акте дыхания не участвуют. Носоглотка правильной формы. Пальпация гортани безболезненна, форма правильная, положение нормальное, подвижность не изменена.
Осмотр грудной клетки :
1.Статический:форма грудной клетки правильная, нормостеническая, величина половин грудной клетки одинакова. Деформации нет.
2.Динамический:обе половины грудной клетки одинаково участвуют в акте дыхания, тип дыхания грудной. Частота дыхания 18 раз в минуту. Дыхание ритмичное, глубина нормальная. Вспомогательная мускулатура в акте дыхания не участвует.
Пальпация грудной клетки безболезненна. Эластичность не изменена. Голосовое дрожание нормальное.
Сравнительная перкуссия: симметрично перкуторный звук ясный легочный.
Топографическая перкуссия легких:
ØВысота стояния верхушки левого легкого: спереди – на 3 см выше ключицы, сзади – на 3 см латеральнее остистого отростка VII шейного позвонка.
ØВысота стояния верхушки правого легкого: спереди – на 2 см выше ключицы, сзади – на 3 см латеральнее остистого отростка VII шейного позвонка.

Нижние границы левого и правого легких:
Линии
Левое
Правое
Окологрудинная
Гломерулонефрит хронический: все о симптомах и лечении различных форм заболевания
Хронический гломерулонефрит – заболевание, которое характеризуется постоянным прогрессированием патологических процессов, ведущих к склерозированию почечной ткани. Выздоровление при таком варианте болезни происходит крайне редко. Заболевание может изначально принимать хроническую форму или носить вторично-хронический характер, являясь результатом острого патологического процесса, острого гломерулонефрита .
Хронический гломерулонефрит является самой распространенной причиной тяжелой почечной недостаточности, приводящей к постоянному гемодиализу или требующей пересадки донорской почки.
Стадии и симптомы хронического гломерулонефрита
Выделяют две последовательные стадии хронического процесса:
На первой стадии пациент чувствует себя удовлетворительно и может не замечать симптомы хронического гломерулонефрита, а также прогрессирования заболевания из-за отсутствия каких-либо специфических его проявлений. Постепенно функция почек нарушается из-за замещения почечной ткани рубцовой. Почки теряют способность концентрировать мочу, и ее удельный вес постепенно становится равным удельному весу плазмы. Если в анализе мочи по Зимницкому этот показатель не меняется, то это указывает на начальную стадию хронической почечной недостаточности.
На второй стадии в крови больного происходит накопление мочевины и креатинина, выведение которых невозможно из-за нарушения выделительных функций почек. В результате возникает уремия (интоксикация продуктами азотистого обмена).
Основные симптомы хронического гломерулонефрита проявляются как признаки уремии :
Причины и механизмы развития хронического гломерулонефрита
Механизмы прогрессирования заболевания подразделяются на две основные группы:
- Иммуновоспалительные, связанные с аллергическим ответом на действие какого-либо инфекционного агента.
- Гормонально-гемодинамические, которые связаны с нарушениями в работе эндокринной и сердечно-сосудистой систем.
Механизмы первой группы характеризуются следующими факторами:

Среди механизмов второй группы выделяют следующие факторы:
Формы заболевания и особенности их лечения и диагностики
Различные формы заболевания имеют свои особенности течения, лечения и прогнозы на будущее. Лечение хронического гломерулонефрита необходимо в период обострения, чаще всего заболевание протекает с чередованием стадий обострения и ремиссии и может длиться до 30 и более лет. Обострение заболевания может наступать от инфекций, переохлаждения, применения алкогольных напитков. Острый и хронический гломерулонефрит в период обострения имеют похожие симптомы и во многом лечатся одинаково, но терапия разных форм имеет свои особенности.
По характеру клинических проявлений выделяют три основные формы хронического гломерулонефрита:
Нефротическая форма
Диагностика хронического гломерулонефрита при нефротической форме основывается на следующих признаках и симптомах:
Хронический гломерулонефрит у детей в этой форме встречается чаще в дошкольном возрасте и протекает с рецидивами. Прогноз становится более благоприятным при применении цитотоксических и кортикостероидных препаратов. Лечение приводит к выздоровлению в 60-80 % случаев.
Смешанная форма
При второй, смешанной форме, история болезни хронического гломерулонефрита характеризуется следующими симптомами:
Лечение хронического гломерулонефрита в смешанной форме дает обнадеживающие результаты при обычном лечении в сочетании с применением препаратов снижающих свертываемость крови курсом на 3-6 месяцев.
Гематурическая форма
Гематурическая форма хронического гломерулонефрита характеризуется, в основном, выделением с мочой эритроцитов. Другие симптомы этой формы:
Прогноз заболевания при использовании современных методов лечения благоприятный в 20 % случаев может быть достигнуто полное излечение. Непостоянный эффект достигается при применении цитостатиков и преднизолона. Больным с небольшой стадией гематурии назначаются препараты, незначительно снижающие свертывающую способность крови.
Латентная, гипертоническая и терминальная формы заболевания
Помимо основных выделяется еще три формы хронического гломерулонефрита: латентная, гипертоническая и терминальная.
Латентная форма протекает скрытно, часто годами не осознается больным и выявляется при случайном осмотре или диспансеризации. В детском и юношеском возрасте единственным ее проявлением может быть только хронический анемический синдром. При своевременной диагностике хронического гломерулонефрита латентной формы и правильно подобранном лечении больной с таким заболеванием может прожить до 15 лет.
Гипертоническая форма в начале заболевания также протекает скрытно и похожа на медленно нарастающую гипертоническую болезнь. Повышение артериального давления первоначально не является постоянным. Позднее наблюдается стойкое повышение АД в вечерние часы. Больные даже при высоких показателях артериального давления сохраняют работоспособность. У таких людей чаще возникают инсульты мозга, чем инфаркты миокарда. Гипертензия у больных характеризуется низким сердечным выбросом при высоких значениях верхних показателей давления. Постоянный контроль АД и адекватная антигипертензивная терапия при лечении таких больных могут задержать развитие болезни.
Терминальный хронический гломерулонефрит является последней стадией любой клинической формы и характеризуется неуклонно прогрессирующей хронической почечной недостаточностью. В данном периоде единственными действенными способами лечения являются методы активной заместительной терапии – пожизненный гемодиализ или пересадка почек.
Источники:
, , ,
Следующие статьи:
27 июля 2024 года
Комментариев пока нет!

 Ячмень у ребенка лечение комаровский
Ячмень у ребенка лечение комаровский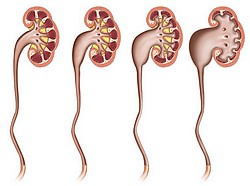 Гидронефроз почки у детей симптомы
Гидронефроз почки у детей симптомы Серные пробки у детей капли
Серные пробки у детей капли У ребенка поднялась температура и кашель
У ребенка поднялась температура и кашель Признаки кори у детей 3 лет
Признаки кори у детей 3 лет Ацикловир детям можно или нет
Ацикловир детям можно или нет