Пароксизмальная тахикардия у детей
Пароксизмальная тахикардия у детей. Неотложная помощь
Пароксизмальная тахикардия — приступ внезапного учащения сердечного ритма > 150-160 ударов в мин у старших и > 200 ударов в мин у младших детей, длящийся от нескольких минут до нескольких часов (реже — дней), с внезапным восстановлением ЧСС, имеющий специфические ЭКГ-проявления.
Основные причины приступа пароксизмальной тахикардии
1. Нарушения вегетативной регуляции сердечного ритма.
2. Органические поражения сердца.
3. Дизэлектролитные нарушения.
4. Психоэмоциональное и физическое напряжение.
Выделяют две основные формы пароксизмальной тахикардии: наджелудочковую и желудочковую. Наджелудочковые пароксизмальные тахикардии у детей в большинстве случаев являются функциональными и возникают в результате изменения вегетативной регуляции сердечной деятельности. Желудочковые пароксизмальные тахикардии встречаются редко, относятся к жизнеугрожаемым состояниям и обусловлены, как правило, органическими заболеваниями сердца (врожденный порок сердца, кардит, кардиомиопатия и др.).
Клиническая диагностика
Для выбора адекватного объема неотложной помощи важно определить:
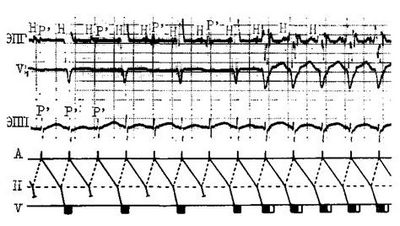
Для приступа наджелудочковой пароксизмальной тахикардии характерно внезапное начало. Ребенок ощущает сильное сердцебиение, нехватку воздуха, головокружение, слабость, тошноту, страх смерти. Отмечаются бледность, повышенное потоотделение, полиурия. Тоны сердца громкие, хлопающие, ЧСС не поддается подсчету, набухают шейные вены. Может быть рвота, которая часто останавливает приступ. Сердечная недостаточность (одышка, гипотония, гепатомегалия, снижение диуреза) развивается нечасто, преимущественно у детей первых месяцев жизни и при затянувшихся приступах. ЭКГ признаки пароксизмальной наджелудочковой тахикардии (рис. За): ригидный ритм с частотой 150-200 в мин, не измененный желудочковый комплекс, наличие измененного зубца Р («не синусового»).
Особенности клиники желудочковой пароксизмальной тахикардии: начало пароксизма субъективно не улавливается всегда тяжелое состояние ребенка (шок!) шейные вены пульсируют с частотой, намного меньшей частоты артериального пульса вагусные пробы не эффективны. ЭКГ-признаки желудочковой пароксизмальной тахикардии (рис. 36): частота ритма не более 160 в мин, вариабельность интервалов R-R, измененный желудочковый комплекс, отсутствие зубца Р.
Неотложная помощь
При приступе наджелудочковой тахикардии:
1. Начать с рефлекторного воздействия на блуждающий нерв:
Пробу Ашнера (давление на глазные яблоки) применять не рекомендуется из-за методических разночтений и опасности развития отслойки сетчатки.
2. Одновременно с рефлекторными пробами назначить внутрь:
3. При отсутствии эффекта от вышеперечисленной терапии через 30-60 мин купировать приступ назначением антиаритмических препаратов. Выбор препарата и последовательность введения при отсутствии эффекта указаны в таблице 5. Антиаритмические препараты вводятся последовательно (при отсутствии эффекта на предыдущий) с интервалом 10-20 мин.
4. При развившейся сердечной недостаточности в лечение добавить дигоксин (за исключением случаев с синдромом Вольфа-Паркинсона-Уайта) в дозе насыщения 0,03 мг/кг за 1 сутки в 3 приема через 8 часов в/в или внутрь и лазикс в дозе 1-2 мг/кг.
5. При неэффективности проводимой терапии, сохранении приступа в течение 24 часов, а также при нарастании признаков сердечной недостаточности в течение более короткого времени показано проведение электроимпульсной терапии.
При желудочковой пароксизмальной тахикардии:
1. Обеспечить доступ к вене и ввести в/в медленно:
2. При некупирующемся приступе показано проведение электро-импульсной терапии.
Противопоказаны вагусные пробы и введение сердечных гликозидов!
Госпитализация детей с пароксизмальной наджелудочковой тахикардией в соматическое отделение, при присоединении сердечной недостаточности - в отделение реанимации. Дети с желудочковой тахикардией срочно госпитализируются в реанимационное отделение.
Аритмия пароксизмальная у детей
Аритмия пароксизмальная — нарушение сердечного ритма, возникающее в виде приступов и выражающееся в значительном учащении сердечных сокращений (свыше 180—200 в минуту) при нормальной их последовательности. При пароксизмальной тахикардии сердце сокращается от эктопического очага возбуждения. В зависимости от места возникновения импульса различают суправентрикулярную (предсердную, атриовентрикулярную) и желудочковую формы. Пароксизмальная тахикардия может возникать при сердечной патологии (миокардит, порок сердца), на фоне острого инфекционного заболевания У 50% детей явного патологического очага определить не удается ее возникновение обусловлено вегетодистонией. Длительный приступ тахикардии (в течение нескольких часов) ведет к развитию недостаточности кровообращения
Симптомы. В начале приступа дети жалуются на неприятные ощущения боли в области сердца, слабость, головокружение, сердцебиение. Грудные дети в начале приступа беспокойны, затем становятся вялыми, появляются одышка, холодный пот, возможны судороги. Число сердечных сокращений во время приступа у детей старшего возраста — свыше 150—200 в минуту, у грудных — до 250 в минуту. Длительность приступа — от минут до нескольких часов и суток. Приступы могут неоднократно повторяться в течение суток. При длительном приступе появляются бледность, цианоз, одышка. Пульс слабый, артериальное давление снижено, учащение мочеиспусканий.
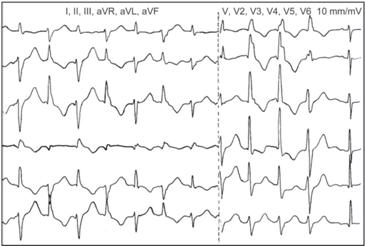
Для подтверждения диагноза пароксизмальной тахикардии и определения ее формы необходимо ЭКГ исследование.
При суправентрикулярной форме на ЭКГ: измененный зубец Р предшествует комплексу QRS или зубец Р отсутствует перед желудочковым комплексом, комплекс QRS имеет обычную форму, число сердечных сокращений превышает 200 в минуту у детей дошкольного и школьного возраста.
При желудочковой пароксизмальной тахикардии комплекс QRS изменен и уширен. Частота желудочковых сокращений — от 150 до 250 в минуту. Если частота желудочковых сокращений менее 130—140 в минуту, то это не пароксизмальная тахикардия, а если более 250,— это трепетание желудочков, которое наблюдается при крайне тяжелом состоянии и должно рассматриваться как предвестник внезапной смерти ребенка.
Неотложная помощь. Ребенка необходимо уложить, успокоить. При суправентрикулярных формах у детей школьного возраста можно получить положительный эффект от использования приемов, направленных на возбуждение блуждающего нерва: натуживание при закрытом носе во время вдоха, глотание твердых кусочков хлеба, питье маленькими глотками холодной воды, вызывание рвоты (давление на корень языка). Можно дать внутрь препараты калия (5% раствор хлористого калия в дозе 80—100 мг/кг в три приема с интервалами 20—30 мин), седативные препараты или валокордин (столько капель на прием, сколько ребенку лет), или настойку валерианы, или сибазон (седуксен) в средней суточной дозе 4—10 мг, разделенной на 2—3 приема, 1 мг/кг изоптина 3 раза внутрь. Для детей грудного возраста при снижении артериального давления и сократительной способности миокарда можно применить сердечные гликозиды: строфантин, кортикон (см. недостаточность кровообращения). Противопоказаны сердечные гликозиды при желудочковой форме пароксизмальной тахикардии.
При отсутствии эффекта используют антиаритмические препараты: новокаинамид при суправентрикулярной и желудочковой формах. Назначают его внутривенно в дозе 0,15—02 мл/кг 10% раствора (не более 10 мл) на 10—15 мл 10% раствора глюкозы, возможно и в/м введение новокаинамида в дозе 02 мл/кг 10% раствора на инъекцию. После купирования приступа новокаинамид назначают внутрь в дозе 0,01—0,05 г/кг в сутки в 4—6 приемов. При применении новокаинамида может быть снижение артериального давления он противопоказан при выраженной недостаточности кровообращения
При суправентрикулярной форме применяют изоптин (верапамил. который вводят внутривенно в разовой дозе 0,1—02 мг/кг на 15—20 мл 10% раствора глюкозы. При отсутствии эффекта через 30 мин введение изоптина можно повторить. Действие изоптина недлительно (40—60 мин), поэтому одновременно с его в/в введением целесообразно назначать прием изоптина внутрь в разовой дозе 0,0001—0,0005 г/кг 3—4 раза в день (выпускается изоптин в ампулах по 2 мл 0,25% раствора и в таблетках по 0,04 и 0,08 г). Изоптин можно сочетать с введением седуксена — ОД мг на год жизни.
В случаях стойко продолжающегося приступа пароксизмальной тахикардии внутривенно быстро без разведения вводят 0,5—1 мл 1% раствора АТФ.
При желудочковой пароксизмальной тахикардии показано введение 1% раствора лидокаина в дозе 1 мг/кг.
Госпитализация . при некупирующемся приступе пароксизмальной тахикардии, повторяющихся приступах и приступах, возникших на фоне сердечной патологии.
Пароксизмальная тахикардия у детей
Пароксизмальная тахикардия у детей — это возникающие в форме приступов резкие учащения сердцебиения, которые могут продолжаться от 1—2 мин до нескольких часов и даже суток. При возникновении у грудного ребенка пароксизма (приступа) мерцательной аритмии он сначала беспокоится, а затем делается вялым, у него могут возникать одышка и кашель, судороги, потеря сознания. Кожа ребенка при обмороке становится влажной и холодной на ощупь. При подсчете пульса обнаруживается резкая тахикардия. Окончание пароксизма в большинстве случаев внезапное, часто самостоятельное, однако приступ может еще не раз повториться в течение этих же суток.
При возникновении у вашего ребенка пароксизма мерцательной аритмии его следует попытаться успокоить, дать попить настойки валерианы или корвалола (2—3 капли настойки разводят в 1 ч. л. воды и дают выпить, затем можно еще раз повторить). Если вышеуказанные мероприятия неэффективны в течение нескольких минут, необходимо вызвать «скорую», врачами которой могут быть введены специальные препараты, урежаюшие пульс.
Детей с длительным приступом пароксизмальной тахикардии, который не прошел или прекратился лишь после внутривенного введения антиаритмических препаратов, необходимо госпитализировать в экстренном порядке для дальнейшего лечения, обследования, наблюдения с выяснением причин пароксизма.
Причины
Синусовая тахикардия у детей возникает при увеличении автоматизма узла, в котором зарождается нервный импульс. При этом провоцирующие факторы аритмии сердца у новорожденных и детей постарше могут существенно различаться.
В подростковом возрасте увеличение частоты сокращений сердца может быть связано со следующими патологическими процессами:
Советуем прочитать:
Причинами синусовой тахикардии у новорожденных являются:
В некоторых случаях возникает физиологическая умеренная тахикардия. Обычно это бывает в ответ на физическую нагрузку (особенно, если ребенок к ней не привык), эмоциональное переживание или испуг. В этом случае аритмия связана с выбросом в кровь катехоламинов и самостоятельно проходит в течение нескольких минут. Также физиологическая аритмия может возникать в периоды быстрого роста детей и созревания нервной и сердечно-сосудистой систем. Состояние это возрастное, а к периоду полового созревания функция проводящей системы сердца обычно восстанавливается.
Признаки и диагностика
Пароксизмальная тахикардия у детей, которые могут предъявлять жалобы, проявляется:
В ряде случаев симптомы аритмии отсутствуют, и ее случайно выявляют при диспансерном осмотре. Для диагностики синусовой тахикардии необходимо зарегистрировать ЭКГ, чтобы исключить наличие патологического очага возбуждения в миокарде. Если приступ нарушения ритма непродолжительный, то возможно выполнение суточного мониторирования ЭКГ (холтер). В этом случае ритм регистрируется непрерывно в течение 24 часов, что дает врачу возможность объективно оценить функцию сердца.
Тахикардия у новорожденного требует скорейшего выяснения причины и ее лечения. В противном случае состояние малыша может ухудшиться, а частота сокращений сердца резко станет низким. Для этого проводят полный осмотр ребенка, определяют уровень гемоглобина и напряжения кислорода в крови, при необходимости выполняют УЗИ.
ЭХО-кардиография служит дополнительным методом обследования младенцев с синусовой тахикардией
Методы терапии
Лечение приступа тахикардии у ребенка нужно начинать при появлении симптомов. В качестве первой помощи врачи рекомендуют приложить ко лбу холодное полотенце, обеспечить доступ свежего воздуха, попросить малыша напрячь животик. В любом случае, при внезапно возросшей частоте сердечных сокращений, необходимо вызвать скорую помощь. Если аритмия постепенно нарастала, то ситуация может быть не столь экстренной, однако вмешательство врача и лечение все равно обязательно.
Часто тахикардия проходит самостоятельно без лечения, как только устранен провоцирующий ее фактор. Однако бывают случаи, когда повышенный автоматизм синусового узла сохраняется. Тогда необходимо прибегать к приему медикаментозных препаратов, которые доктор назначит с учетом всех возможных побочных эффектов.
Некоторые родители для лечения аритмии используют народные методы, которые включают в себя успокоительные настои из валерианы и мяты. Этот способ подходит, если нарушение ритма физиологическое и связано с повышенной возбудимостью и незрелостью нервной системы. Если имеются органические изменения в сердце, то прием этих трав может быть опасным, поэтому предварительно нужно проконсультироваться с врачом.
Синусовая тахикардия довольно часто появляется в детском возрасте, и далеко не всегда она является признаком патологического состояния. К физиологическому увеличению частоты сердечных сокращений могут приводить физические нагрузки, эмоциональные переживания, возрастная незрелость нервной и сердечно-сосудистой систем. В этих случаях специфического лечения не требуется. Если же аритмия вызвана другими заболеваниями, то, прежде всего, необходимо направить усилия на их устранение. Особенно опасна тахикардия у новорожденных, поэтому очень важно своевременно ее выявить и провести соответствующую терапию.
Источники:
, , ,
Следующие статьи:
30 октября 2024 года
Комментариев пока нет!

 Стеноз пищевода у детей после операции
Стеноз пищевода у детей после операции Диета при ротовирусе у детей 3 лет
Диета при ротовирусе у детей 3 лет Ацикловир таблетки схема приема для детей
Ацикловир таблетки схема приема для детей Ацикловир ребенку 3 года при мононуклеозе
Ацикловир ребенку 3 года при мононуклеозе Трещины на губах у ребенка как лечить
Трещины на губах у ребенка как лечить Ацикловир мазь инструкция для детей при простуде
Ацикловир мазь инструкция для детей при простуде